Contenido
Restauración y reconstrucción en cadáveres
Temario
0/12-
Tema 1. Técnicas de restauración del cadáver
-
Curso de Restauración. Tema 1Lo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
*Ideas claves T1. Técnicas de restauración del cadáverLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
Actividades Tema 1. Técnicas de restauración del cadáverLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
Tema 2. Técnicas de reconstrucción del cadáverLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
Curso de Restauración. Tema 2Lo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
*Ideas claves T2. Técnicas de reconstrucción del cadáverLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
Actividades Tema 2. Técnicas de reconstrucción del cadáverLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
Tema 3. Instrumental, equipos, materiales y productos específicos de la restauración del cadáverLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
Curso de Restauración. Tema 3Lo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
*Ideas claves T3. Instrumental, equipos, materiales y productos específicos de la restauración del cadáverLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
-
Actividades Tema 3. Instrumental, equipos, materiales y productos específicos de la restauración del cadáverLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Técnicas de restauración del cadáver" antes de acceder a ella.
Prueba final
0/2Tema 1. Técnicas de restauración del cadáver
Quizás, una de las cuestiones más difíciles a la hora de acondicionar un cadáver, es la restauración del mismo. Esto requiere un alto dominio por parte del técnico que va a trabajar sobre el cuerpo, conociendo cuáles son los límites y hasta dónde puede llegar en la restauración de este.
Igualmente, debe ser consciente de factores como el tiempo del que se dispone o de los recursos con los que se cuenta, además de cuáles han sido las causas del fallecimiento o cuánto tiempo hace desde la muerte, por ejemplo.
Las técnicas de restauración y reconstrucción de un cadáver son totalmente precisas en casos en los que, por ejemplo, el finado haya sufrido un accidente y su rostro presente heridas y, aún así, los familiares deseen exponer su cuerpo en un féretro abierto.
Antes de comenzar a ver técnicas o cuestiones relacionadas con heridas, hay que saber que para poder proceder con técnicas reconstructivas o de restauración, el cuerpo ha tenido que ser sometido previamente a técnicas de conservación. Si este no es el caso, antes de proceder hay que tratarlo con producto secante para procurar la no pérdida de fluidos.
Así, hay que comenzar estudiando cuestiones relacionadas con las lesiones que puede presentar el cadáver, entendiendo como tal cualquier anomalía morfológica causados en los tejidos del organismo.
Como técnicas de restauración, tenemos que entender a todas aquellas que posibilitan la reparación de lesiones considerables en los cadáveres, ya sean provocadas por accidentes o por las propias técnicas empleadas en las autopsias de los cadáveres.
Aquí hay que tener en cuenta que en las técnicas restaurativas se dispone de todo el tejido, incluso si este no se encuentra donde debe estar y se deba pasar a la recolocación del mismo mediante técnicas especializadas como las suturas o los camuflajes.
Las técnicas de restauración, por tanto, engloban todos aquellos trabajos que un especialista de la tanatopraxia debe conocer para poder acondicionar el cadáver, minimizando todo lo posible los efectos de heridas, quemaduras o desgarros, por ejemplo, de forma que el cuerpo pueda ser presentado de forma óptima a sus familiares y allegados.
PUNTO 1. HERIDAS
Las heridas se podrían definir como la discontinuidad de la piel, mucosas o un órgano, debido a algún tipo de traumatismo.
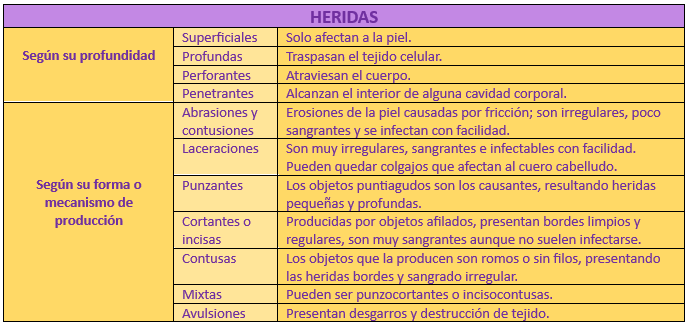
Así, la clasificación de las mismas se puede hacer atendiendo a su profundidad y a su forma o mecanismo de producción, como se muestra en las siguientes tablas:
Hay que saber que una herida no tiene por qué ser siempre abierta, sino que buena parte de ellas pueden ser cerradas. Es lo que ocurre tras un golpe, que se produce un hematoma, el cual, desde el punto de vista médico puede definirse como acumulación de sangre en un tejido por rotura de un vaso sanguíneo.
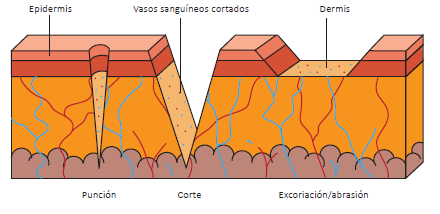
Atendiendo al agente que las provoca, la forma de los bordes y sus características, las más comunes serán las punciones, los cortes o la excoriación/abrasión.
Por tanto, las heridas también pueden clasificarse de la siguiente forma:
- Abiertas. Existe distanciamiento de los tejidos blandos.
- Cerradas. No existe distanciamiento de los tejidos blandos. Suelen aparecer por traumatismos, con una hemorragia situada bajo la superficie cutánea.
- Simples. Afectan a la superficie cutánea sin producir daño en regiones importantes. Un buen ejemplo de ellas son los arañazos.
- Complicadas. Son grandes e incisivas con emanación sanguínea considerable y, globalmente, muestran lesiones en vasos, órganos internos, huesos, tendones, nervios o músculos.
- Superficiales. Como ejemplo se pueden citar las abrasiones o las desolladuras, entre otras.
- Profundas. Son las heridas que también afectan al tejido muscular.
- Penetrantes. Alcanzan cavidades corporales e incluso pueden afectar a vísceras.
- Perforantes. Son heridas que desencadenan en la perforación de las paredes de las vísceras huecas.
- Empalamientos. Son traumatismos causados en orificios naturales, como puede ser el ano.
- Transfixiantes. Son las que se producen en extremidades y que pueden ser de sedal, donde entra un objeto y sale por la misma cara; o rasante, el cual el objeto roza la extremidad y provoca un túnel abierto.
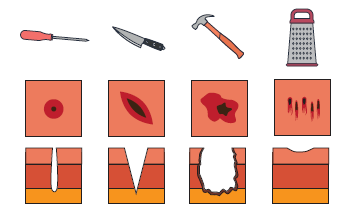
1.1. Heridas con bordes rectos
Las heridas con bordes rectos son aquellas originadas por armas o herramientas cortantes, definidas por el distanciamiento de los tejidos. Suelen ser heridas limpias y regulares.
Se constituye mediante estas partes:
- Márgenes. Zona recta provocada por la acción del borde cortante en la superficie cutánea. Los tejidos quedan separados al mismo nivel, manteniendo una presencia recta.
- Ángulos. Son las zonas originadas por el nexo de los márgenes, formando un ángulo agudo.
Según la herramienta o arma empleada, existen distintas clases de heridas:
- Heridas punzantes. Ocasionadas por utensilios alargados, terminados en punta. Poseen una abertura de poca dimensión, con una profundidad considerables. Pueden ser provocadas por aguijones, espinas, agujas, clavos, etc.
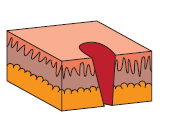
- Heridas incisas o cortantes. Provocada por un arma de hoja afilada, con unas dimensiones superiores a la profundidad. Incisión recta en tejido, llegando a dañar en ocasiones a algún hueso. Poseen bordes uniformes y constan de cavidad de entrada, dirección y, en ocasiones, cavidad de salida.
Hay tres tipos:
— Heridas lineales.
— Heridas en colgajo.
— Heridas mutilantes.
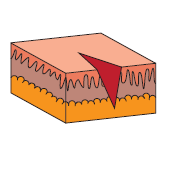
- Heridas corto-punzantes. Originadas por una lámina que concluye en punta y con varias esquinas cortantes. Aquí se engloban tijeras, cuchillos, navajas, etc. Las heridas se asemejan a las incisas, compartiendo las partes cavidad de entrada, dirección, y si hay, cavidad de salida.
- Heridas cortocontundentes. Son producidas por un filo muy afilado, pero acompañado de un peso considerable, por lo que la velocidad y potencia del impacto también influyen en la herida. Cuchillos grandes, hachas o azadones son algunos de los instrumentos que las provocan. Las heridas se asemejan a las anteriores, aunque se denota la potencia del golpe.
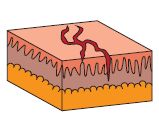
1.2. Heridas con bordes irregulares o con falta de piel
Las heridas con bordes irregulares son aquellas provocadas por golpes que varían la forma de un tejido, son lesiones en el organismo a raíz de un golpe fuerte en un área consistente.
Un golpe puede desembocar en una herida de borde irregular o, en otros casos, un cardenal. Existen dos maneras de realizar un acto lesivo:
- A través de la acción directa mediante el golpeo inmediato de un utensilio sobre una estructura corporal. Puede ser mediante un golpe, compresión o presión excedida.
- A través de la acción indirecta. Aquí no encontramos golpeo directo entre el provocador de la lesión y el lugar dañado, por ejemplo, en un accidente de tráfico, cuando un órgano se deteriore o roce con otro provocando daños).
Existen distintos tipo de heridas dependiendo de las características de los agentes que las provocan, además de la potencia que entrañe el golpeo realizado. A continuación, clasificaremos las diferentes clases de heridas provocadas por contusión:
1.2.1. Lesiones simples
Hay que diferenciar entre dos grupos: si la piel ve afectada su continuidad o si la conserva.
Cuando la piel conserva su integridad:
— Equimosis. Son golpes suaves que producen emanación sanguínea, la cual se queda bajo la superficie cutánea (enrojecimiento). Se conocen como cardenal o moratón.
— Contusiones profundas. Existe gran violencia en el impacto que las provocan, además de la ausencia de huesos que protejan a ciertos órganos que pueden ser dañados.
— Derrames de serosidad. La contusión interviene de manera tangencial, y la superficie cutánea y el tejido que se localiza bajo esta se desplazan sobre un área consistente. El tejido que actúa como nexo entre la fascia y la zona cutánea se rompe.
— Derrames cavitarios. Son causados por golpes en regiones como el abdomen o el tórax, con la aparición de hemorragias internas.
- Cuando la piel se ve lesionada y rompe su continuidad:
— Erosiones o excoriaciones. Son provocadas cuando, además de la contusión, existe fricción entre ambos cuerpos. La erosión afecta a la epidermis y la escoriación alcanza también a la dermis. Aparece la costra y, bajo esta, se cura la herida.
El color de la costra puede ser amarillo (derrame únicamente de la linfa de los vasos), roja (constituida por sangre), o rojo amarillento (derrame combinado de linfa y sangre).
— Heridas contusas. Son originadas por la intervención de utensilios que, al margen del golpeo, provocan una solución de la continuidad cutánea. Se trata de una combinación entre herida abierta y contusión, y se presentan irregularmente. La forma dependerá del tipo de contacto (perpendicular, oblicuo o aplastamiento de la piel).
1.2.2. Lesiones complejas
- Arrancamientos y desgarros. Se muestran después de tracción cutánea y tejido subyacentes. Se ubican habitualmente en las zonas elevadas del organismo. Las lesiones resultantes se muestran irregulares y emanan poca sangre.
- • Aplastamientos. Cuando un cuerpo padece la compresión de dos fuerzas en dos áreas. Es usual la destrucción ósea, tras la fragmentación de huesos y que ocasionan daños en las partes blandas. Pueden producir la muerte.
El aplastamiento puede producir lesiones y deformidades, donde los tejidos van a comprimirse los unos contra los otros. Además, también puede producirse isquemia debido a la compresión de la estructura anatómica en caso de que la presión sufrida supere a la presión arterial.
Normalmente, la deformidad y la destrucción de tejidos aparece cuando se concentra una alta energía en un corto periodo de tiempo; y aparece isquemia cuando la energía es baja o media pero el periodo de tiempo es más prolongado.
- Mordeduras. Las provocan la acción de los dientes, con tracción y ejerciendo fuerza. No conducen a equívocos, ya que queda marcada la forma de los dientes. Puede ser producida por animales o humanos.
- Caídas. Se originan cuando el sujeto pierde la estabilidad y cae al suelo estando en esa misma altura. Los efectos variarán según sea una caída simple (no se complica y no conlleva gravedad), complicada (caer encima de algún objeto punzante, por ejemplo), fásica (consta de varias fases, por lo que aumentan los daños), acelerada (caída grave, ya que el impacto conlleva una aceleración importante) y postmortal (la lesión se origina con el cuerpo ya sin vida).
Existen gran variedad de factores y circunstancias que condicionan la caída, como la edad del sujeto, el peso del mismo o la velocidad que se alcance en la caída. Además, en zonas específicas como el cráneo, la gravedad aumenta considerablemente.
Las caídas que con mas asiduidad provocan la muerte son las que conllevan lesiones craneoencefálicas o complicaciones en forma de úlceras o infecciones.
- Precipitación. En contraposición a la caída, la precipitación se produce a distintas alturas, quedando el área de impacto más baja que aquella en la que se halla el sujeto. Así,́ el daño se globaliza a todo el organismo, con lesiones en la piel (escasas, su elasticidad resiste a esta clase de daños), lesiones en el esqueleto (dependiendo de la caída, daños craneoencefálicos o en extremidades inferiores con roturas) y lesiones viscerales (roturas de órganos vitales con hemorragias internas abundantes, que suelen conducir a la muerte).
Así, podríamos clasificar las heridas con bordes irregulares de la siguiente forma:
- Lacerantes. Las producen mayormente objetos sin filo, romos o con superficie plana, provocando sangrado.
- Contusas. Son provocadas por golpes con diversos objetos pero los cuales gozan de cierta energía cinética. Los bordes son irregulares.
En cuanto a las heridas con falta de piel, son las que se caracterizan por tener colgajos de piel, levantamiento de la zona y pérdida de tejido. Se distinguen los siguientes tipos de heridas con falta de piel:
- Avulsiones. Son consideradas también con arrancamientos o desgarros, de aspecto similar a una herida contusa. Existe una separación considerable de los bordes de la herida, presentando incluso colgajos, produciéndose planos profundos e incluso produciéndose una zona cruenta en casos de que no exista pedículo de unión.
- Amputación. Son heridas donde se ha producido el corte y separación de un miembro con respecto al cuerpo, ya sea de forma completa o una parte del mismo.
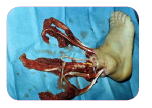
- Abrasiones y raspaduras. Al igual que con las excoriaciones, son provocadas por el roce o la fricción de la piel contra una superficie dura, produciéndose la pérdida de primeras capas de piel.
PUNTO 2. MULTIHERIDAS DE PEQUEÑO TAMAÑO
Se trata de otra clase de heridas que podemos encontrar. Consisten en lesiones de poca dimensión con solución de la continuidad cutánea, y suelen aparecer en una región anatómica de concreta dimensión y en cantidad variable.
Podemos apreciar multiheridas, por ejemplo, en una herida causada por arma de fuego, a raíz de la granos de pólvora sin explotar, pudiendo llegar a la dermis, además de la epidermis.
También es usual este tipo de heridas en disparos de perdigones, en incrustaciones de cristales de dimensiones reducidas (accidentes de tráfico) o artefactos explosivos (incrustación de metralla).
En función del tipo y alcance de estas heridas habrá que valorar si es necesario solo un tratamiento cosmético, sin mayores complicaciones, o llevar a cabo alguna técnica de restauración de las mismas.
Estas heridas se pueden clasificar de dos formas:
- Según su dirección respecto al eje mayor del tronco, cuello, cabeza y extremidades:
— Longitudinales.
— Transversales.
— Oblicuas.
— Espiroideas.
- Según la forma de la piel:
— Lineales.
— Arqueadas.
— Angulosas.
— Estrelladas.
— Puntiforme.
— Crateriforme.
— Irregular.
PUNTO 3. QUEMADURAS
Una quemadura, según el diccionario de la Real
Academia Española (RAE), puede entenderse como la “descomposición de un tejido orgánico, producida por el contacto del fuego o de una sustancia cáustica o corrosiva” o como “señal, llaga, ampolla o impresión que hace el fuego o una cosa muy caliente o cáustica aplicada a otra”.
Pueden producirse de tres formas: por un cuerpo externo, por la toma de sustancias determinadas o por los denominados golpes de calor. Dependiendo del productor de ese calor, diferenciamos entre:
- Hipertermia sistemática. Una temperatura mayor de 41ºC ya conlleva peligros para el cuerpo, como la destrucción de las células de la sangre. El organismo humano fallece cuando presenta una temperatura superior a 42-43ºC por más de cinco minutos. Los casos más graves se producen con algunas drogas como el éxtasis y los golpes de calor.
- Quemaduras térmicas. Lesiones causadas por una fuente de calor que se emplea sobre la superficie cutánea. Son resultado de agentes lesivos físicos o químicos:
— Físicos. Radiación, calor, electricidad, etc.
— Químicos. Sustancias corrosivas o caústicas.
Dependiendo de la profundidad y la superficie afectada podremos concretar la gravedad de las quemaduras.
La superficie cutánea es la zona que más se ve afectada por estas lesiones.
Las quemaduras se clasifican por grados, de la siguiente forma:
- Primer grado. Eritema superficial con ausencia de ampollas. Existe enrojecimiento cutáneo y produce dolor y escozor.
- Segundo grado. Hay destrucción cutánea, aunque únicamente las superficiales. Curan sin dejar cicatriz, al igual que las anteriores, pero estas pueden ser más profundas y dolorosas.
- Tercer grado. Aparecen escaras con destrucción cutánea hasta la capa reticular. La región quemada se muestra de un tono blanquecino, con ausencia de sensibilidad. Al curarse presenta cicatrices, y no existe dolor al no haber terminaciones nerviosas.
- Cuarto grado. Carbonización y/o escara hasta el tejido celular ubicado bajo la superficie cutánea.
- Quinto grado. Aquí, la quemadura alcanza la aponeurosis y el tejido muscular.
- Sexto grado. La quemadura alcanza la estructura ósea. Es el mayor grado, ya que afecta a huesos y componentes internos.
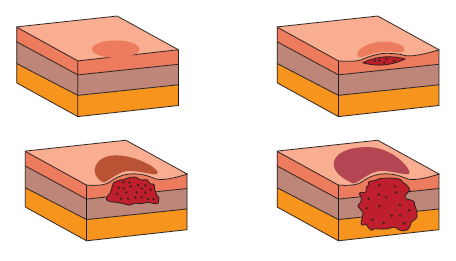
Los rasgos del agente o cuerpo lesivo (el estado en el que se encuentre, la temperatura que alcance o el tiempo que se encuentre expuesto) dictaminarán la gravedad de la quemadura.
A continuación, veremos las características de las quemaduras dependiendo del tipo de las mismas:
- Por fuego. La gravedad varía según el tiempo de exposición. La llama toca directamente la piel, siendo una llama homogénea, sobre todo en su punto más bajo.
- Por contacto. La superficie cutánea entra en contacto con el agente a alta temperatura y acostumbran a tener la forma de ese agente (cigarrillo, plancha, etc.).
- Por escaldaduras. Al someter la piel a un líquido a alta temperatura.
- Por vapores. Es homogénea, aunque suele ser más grave en las regiones envueltas por la vestimenta.
- Químicas. Causadas por agentes químicos como ácidos, por ejemplo.
La ubicación de la quemadura en el organismo es clave para concretar su profundidad, a causa de que la anchura de la superficie cutánea cambia. En niños y personas de avanzada edad, la piel tiene la misma delgadez en todo el cuerpo, por lo que pueden ser más graves las quemaduras.
Los factores que estipulan la gravedad de las quemaduras son la ubicación, el área y la profundidad, y a raíz de ellos, se puede hablar de quemaduras:
- Leves. Si el grosor de la quemadura no es total, no es mayor al 15 % del área corporal, y si tiene una anchura superior ha de ser menor al 2 %.
- Moderadas. Las correspondidas al segundo grado que afectan del 15 al 20 % del área corporal, y las de tercer grado que se extienden entre el 2 y el 10%.
- Graves. La totalidad de las quemaduras en rostro, ojos, oídos, pies, manos y perineo, además de las que superan los porcentajes anteriores de segundo y tercer grado.
El fallecimiento por quemadura puede ser inmediato o retardado:
- Inmediato. El que sucede poco tiempo después de originarse la quemadura. Puede ser causa de varios factores, ya sea por shock neurogénico (el sujeto no resiste el dolor y muere), daño térmico directo o lesión por inhalación.
- Retardado. Resultado de varias dificultades producidas por la quemadura. Se debe a factores como el shock o fallo renal (pérdida de líquidos), fallo respiratorio, sepsis por infección o síndromes derivados de un encamado excesivo.
PUNTO 4. QUISTES Y FÍSTULAS
En primer lugar vamos a hablar de los quistes. Estos son cavidades o depósitos constituidos por queratina y se muestran a modo de tumoraciones redondeadas, móviles y lisas.
Pueden hallarse, en ocasiones, unidas a los tejidos adyacentes; y constan de una pared muy estrecha que encierra la queratina.
Se forma por la misma sustancia epidérmica que la profundidad de la superficie cutánea, con su membrana basal hacia el exterior y los estratos más super ciales hacia el interior. Al final, hallamos el material del quiste: la queratina.
Para averiguar el tipo concreto de quiste han de someterse a un análisis histológico. Se diferencian las siguientes clases de quistes:
- Epidermoide. Se trata de nódulos dinámicos bajo la piel de estructura flexible y con unas dimensiones variables. A veces puede darse un orificio que comunica con el exterior, mediante el cual se emana su contenido. Es habitual en jóvenes.
- Triquilemal. Con rasgos semejantes al epidermoide, este quiste no presenta orificio y aparece en la vaina de la raíz del folículo piloso (cabello). Es usual entre ancianos y mujeres, y es difícil que se infecten.
- Milios. Son ínfimos (entre 1 y 2 mm) y se ubican en párpados o mejillas. Se muestran de forma abundante, encontrándose bajo la capa de la epidermis. No poseen orificio y son de sencilla eliminación.
- Esteatocistoma múltiple. Son varios quistes que se encuentran en la época de la adolescencia en la zona alta del tórax, en la espalda y el cuello.
- Dermoide. Son tersos, con un tamaño entre 1-4 cm. Se ubican especialmente en la frente, en la cara exterior del ojo o en el cuello.
- Branquial. Se hallan en la parte anterolateral del cuello y poseen unas dimensiones que oscilan entre los 2 y los 5 cm.
Van incrementando sus dimensiones de manera escalonada. Se eliminan de forma sencilla.
Por su parte, una fístula es una unión anormal de la superficie cutánea con un hueco interior. Habitualmente, son el resultado de una herida, lesión, infección, etc.
Diferenciamos tres clases, a saber:
- Ciegas (con un único lado abierto).
- Completas (una abertura hacia fuera y otra hacia dentro).
- Incompletas (apertura sin conexión).
Las que aparecen en la cara y en el cuello son las regiones donde se presentan las fístulas que interesan al tanatopractor, y son las siguientes:
- Lacrimal. Anomalía que aparece rara vez. Siendo de origen traumático o congénito que influye en las glándulas lacrimales.
- Mastoidea. Efecto del procedimiento avanzado de mastoiditis. Mediante un conducto que drena hacia fuera aparece esta fístula.
- Preauricular. Provocada por deformación en la oreja. Son orificios que pueden llegar a medir 20 mm y que se hallan en los laterales del pabellón auditivo.
Existen casos en los que se han de tratar de manera conjunta. Son los siguientes:
- Quiste y fístula del conducto tirogloso. El quiste se forma por restos en este conducto que se eliminan en la novena semana de gestación. Al romperse el quiste, la fístula se origina en la cara anterior de los cartílagos de la laringe.
- Quiste y fístula branquial. Se ubican en la parte anterolateral del cuello y son menos habituales que los anteriores.
PUNTO 5. FRACTURAS Y HERIDAS COMPLEJAS
Se habla de fractura cuando existe rotura en el hueso, es decir, cuando se ha sufrido una pérdida en la continuidad ósea provocada por una fuerte transmisión de fuerza sobre el hueso afectado. Además, las fracturas también pueden afectar a tejidos y la piel.
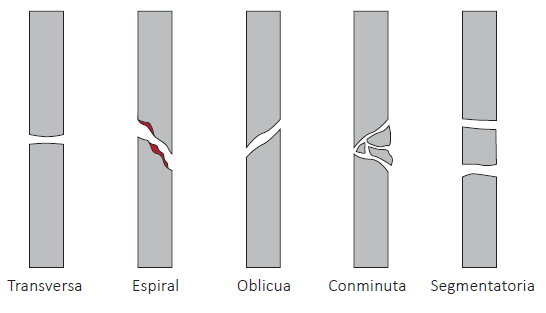
Las fracturas se clasifican por tipos y causas:
- Tipos de fractura. Diferenciamos entre:
— Fractura abierta (existe herida en la zona cutánea y tejidos, con pérdida de sangre y posible infección, y pueden ser de dentro hacia fuera o de fuera hacia dentro).
— Fractura cerrada (no se rompe la piel y no aparecen heridas superficiales, aunque sí hemorragias internas).
- Causas de las fracturas. Acción de una fuerza superior a la resistencia ósea. El tipo de traumatismo condicionarán las causas:
— Traumatismo directo. El hueso se rompe al aplastarlo un cuerpo, o una región anatómica choca contra un cuerpo resistente. Conocemos las siguientes:
a. Fracturas localizadas (fuerza de escasa intensidad sobre superficie pequeña).
b. Aplastamientos (fuerza considerable sobre superficie muy extensa).
c. Fracturas penetrantes (fuerza muy intensa sobre superficie pequeña).
— Traumatismo indirecto. La fuerza de torsión (o de exión) provoca la rotura a una distancia determinada del punto de empleo. Puede producirse por tracción (hueso se parte por exceso de estiramiento), por angulación (se rompe por doblarlo excesivamente), por rotación (aparece rotura en espiral por giros y maniobras de deformación del hueso) o por compresión vertical (fractura oblicua de la diáfasis).
— Las fracturas por fatiga son provocadas por la carga reiterada constantemente sobre un hueso, como la que sufre el metatarso debido a la marcha.
— Las fracturas espontáneas que aparecen en un hueso debilitado o enfermo. Esto disminuye la resistencia ósea, siendo las enfermedades más habituales en estos casos la osteoporosis y la osteomalacia.
5.1. Fracturas por regiones anatómicas
Diferenciando por regiones anatómicas, podemos distinguir las siguientes:
- Columna vertebral. Se suelen producir de forma indirecta (caída) o por trauma directo (disparo), siendo las zonas cervicales y dorsolumbares las más afectadas.
- Pelvis. Se originan a través de las extremidades inferiores. Existen tres grupos:
— De libro abierto. Compresión que origina fractura.
— Por compresión lateral. La lesión se produce encima de la rama púbica del mismo lado donde se ha recibido el impacto.
— Por desplazamiento vertical. Causadas por el distanciamiento vertical de los coxales, pudiendo afectar a las ramas púbicas, las articulaciones sacroilíacas o al sacro.
- Extremidades. Puede provocarse por diversas formas, ya sea por tracción, compresión, etc. En este caso, las zonas afectadas pueden ser las partes blandas, con la aparición de heridas, escoriaciones, etc., los órganos subcutáneos y componentes de unión, como arterias, tendones, etc., y los huesos.
- Craneoencefálicos. Producen una serie de lesiones sobre las siguientes regiones o elementos:
— Partes blandas. Localizadas en el cuero cabelludo, se originan por dos procesos, ya sea un trauma fuerte en la cabeza o un golpe de la misma cabeza sobre algo duro. Las contusiones y las heridas son frecuentes en estos casos.
— Fracturas del cráneo. Existen cuatro tipos de fracturas en el cráneo: suras, fracturas conminutas, fracturas por hundimiento o fracturas con pérdida de sustancia. Las causas más usuales son la flexión y el estallido, dependiendo de la superficie afectada.
— Lesiones intracraneales. Causadas por mecanismo de acción (hundimiento, compresión, latigazo, etc.) o utensilios muy variados. Las lesiones más usuales son la conmoción cerebral, edema cerebral, etc.
- Cuello. Las vértebras más dañadas son el atlas (C1), axis (C2), C5 y C6. Se producen por estrangulación o empleo de armas. De forma indirecta, se pueden suceder por compresión, torsión, estiramiento, hiperextesión o hiperflexión.
- Faciales. Suelen producirse tras accidentes de tráfico o de otras índoles. Por su constitución, la cara es más frágil a los traumas que otras zonas. Las fracturas en el rostro se ubican en mandíbula, nariz y tercio medio de la cara.
En cuanto a las heridas complejas podemos enumerar las más comunes que pueden encontrarse en la profesión.
La primera de ellas es la herida provocada por un arma de fuego. Siempre hay un orificio de entrada de la bala, que suele ser pequeño, y en ocasiones suele encontrarse otro de salida, que puede alcanzar un tamaño mayor y de forma irregular. Es muy común que en estos tipos de heridas se suela provocar la pérdida de tejido y destrucción de este.
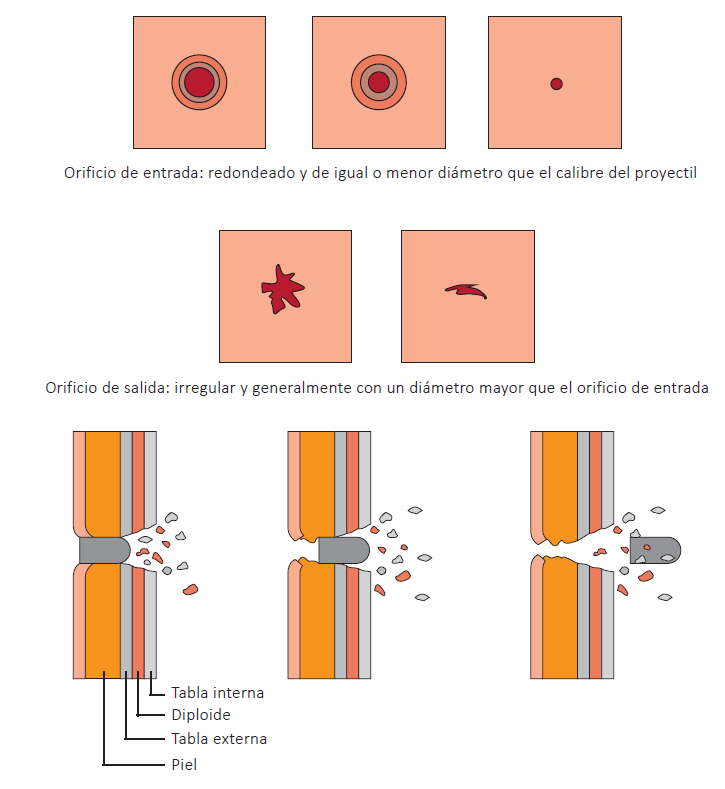
Otra herida compleja que suele encontrarse en la sala de tanatopraxia son las provocadas por aplastamientos, los cuales, además de provocar deformidad en la zona del cuerpo afectada, también presenta lesiones internas de considerable gravedad.
Hay que nombrar también las mordeduras provocadas, normalmente, por animales. Aquí entran en juego dos factores, por un lado el componente infeccioso provocado por los gérmenes del sujeto agresor o animal; y, por otro lado, la irregularidad que presentan estas heridas.
PUNTO 6. REPARACIÓN DE FISURAS
Grosso modo podemos decir que una fisura es una grieta provocada en un tejido o en un hueso, ya sea de forma accidental causada por traumatismos, o sea consecuencia de una infección, las cuales suelen derivar en úlceras, fístulas o escaras. Otras causas que pueden provocar una fisura es deshidratación severa, lo que causa una falta de continuidad del tejido.
Es decir, las fisuras pueden tener un origen patológico, como puede ser una fisura anal o del hueso; o un origen natural, como la cisura cerebral, por ejemplo.
Ante casos con cadáveres que presenten fisuras en el tejido blando, derivadas de traumatismos, primero habrá que hacer una valoración de cómo es la herida y qué se va a necesitar para reparar dicha fisura.
Por regla general, los tejidos deben fijarse con el uso de una conservación, de forma que permita trabajar sobre una posible sutura o sobre el cerrado de la misma empleando cualquier otra técnica que sea necesaria, antes de pasar con las técnicas de camuflaje cosmético precisas.
Cuando la causa de la fisura haya sido por componente infeccioso hay que proceder previamente con las técnicas de desinfección y aseo precisas, es decir, con el tratamiento higiénico y sanitario de la misma. Una vez acondicionada la zona ya podrá valorarse qué técnica se va a emplear para cerrarla.
Hay que tener en cuenta que si el cadáver presenta la fisura en la cara, en el cuello o en alguna otra zona visible, como pueden ser las manos, hay que estudiar la posibilidad de aplicar técnicas de restauración mediante el uso de látex o siliconas, por ejemplo, de forma que la presentación del cuerpo en público sea lo más correcta posible.
En caso contrario, si la fisura se encuentra en una zona no visible en la exposición, lo ideal es no utilizar ninguna técnica de restauración y, tras cerrar la lesión, proceder con la colocación de un apósito que impida la pérdida de líquidos a través de la herida.
Como hemos comentado, las fisuras también pueden estar provocadas por deshidratación severa. En estos casos, si la fisura se encuentra en una zona visible en la exposición pública del cadáver, hay que estudiar la posibilidad de si es necesario y viable hidratar la zona antes de proceder con el cierre de la lesión.
Esta hidratación de la zona puede realizarse, o bien con la colocación de un apósito temporal en la parte afectada; o bien mediante la inyección local o general de un producto hidratante y humectante. En caso de que la fisura por deshidratación severa se encontrase en una zona no visible, bastaría con controlar la posible pérdidas de fluidos por la misma.
En aquellos casos en los que la fisura se encuentre en el tejido óseo no habría que proceder con ningún tratamiento (teniendo en cuenta que hablamos de fisura y no de fractura, en cuyo caso se podría proceder fijando ambas partes mediante el uso de sujeciones mecánicas o mediante soldaduras).
PUNTO 7. TÉCNICAS DE CAMUFLAJE DE ELEMENTOS DE RESTAURACIÓN
El profesional, antes de proceder a valorar cuáles son las técnicas de restauración que se van a emplear, debe cerciorarse de lavar el cuerpo de forma correcta de forma que, de esta forma, vaya conociendo y observando cuáles son las necesidades que va a requerir el acondicionamiento del cuerpo del fallecido.
Por regla general, las técnicas empleadas van a ser cosméticas, a no ser que alguna zona visible del cuerpo presente una herida que requiera sutura.
La forma de usar las diferentes técnicas van a depender del estado de las heridas e incluso de la forma en la que cada profesional emplee los elementos.
Por ejemplo, existen especialistas en la materia que, tras el empleo de la cera, aplican una capa de látex sobre la misma, buscando conseguir un aspecto mucho más natural.
Otros, por su parte, en lugar de aplicar látex sobre la cera, lo que hacen es que, una vez han usado la cera, utilizan una esponja sobre la misma, tratando de crear un efecto visual de porosidad en la misma.
Lo que sí es coincidente en todos los especialistas es el correcto uso de los elementos de camuflaje o correctores, siendo empleados estos según la teoría del círculo cromático, la cual sostiene que los opuestos se anulan.
El círculo cromático nos sirve para observar la organización básica y la interrelación de los colores. También lo podemos emplear como forma para hacer la selección de color que nos parezca adecuada en cada momento.
El círculo cromático divide los tonos en fríos y cálidos, entre las paletas de maquillaje siempre encontraremos algunas que dividan esas gamas, a parte de los tonos primarios y luego los terciarios y secundarios.
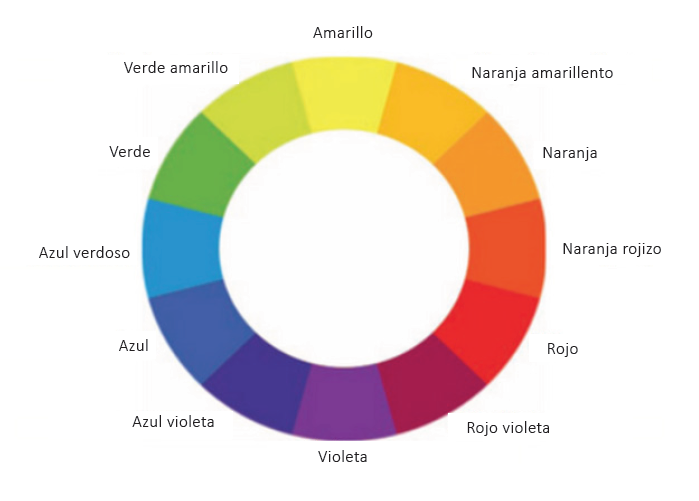
Para encontrar el color apropiado lo primero que debemos atender es lo que deseamos cubrir y el color que tiene. Cada corrector de maquillaje funciona como un círculo cromático. Siempre es el opuesto en el círculo, es decir, por ejemplo, el verde corrige al rojo o el azul al naranja y viceversa en ambos casos.
En la profesión se emplea un elemento conocido como maquillaje pan-stick, que se emplea en todo tipo de pieles y se puede emplear igualmente como un corrector.
La teoría del color, en relación al maquillaje en general, se refiere a la manera en la que los profesionales escogen y combinan sombras de ojos, base de maquillaje, coloretes o lápiz labial.
También engloba a si el maquillaje es mate o brilloso, neutro o claro, o cómo complementa el tono de piel.
Todas las formas de maquillaje, ya sean en base de agua, aceite, cera, crema o mineral, son viables. El color debe funcionar en la mente y en la cara para saber si es el correcto.
El color puede inspirar emociones y recuerdos, enviar señales y transmitir información.
El color en sí no existe, no es una característica del objeto. Se puede decir que es una apreciación subjetiva, es la sensación que se produce en respuesta a la estimulación del ojo y de sus mecanismos nerviosos, por la energía luminosa de ciertas longitudes de onda.
Cuando percibimos un objeto de un determinado color, es que la superficie de ese objeto refleja una parte del espectro de luz blanca que recibe y absorbe las demás.
Isaac Newton descubrió este fenómeno en 1966. Observó que cuando un haz de luz blanca traspasaba un prisma de cristal, dicho haz se dividía en un espectro de colores idéntico al del arco iris: rojo, naranja, amarillo, verde, azul, añil y violeta.
La luz blanca está formada por tres colores básicos: rojo, verde y azul. Por ejemplo, un objeto de color rojo absorbe el verde y el azul, y refleja el resto de la luz que es interpretado por nuestra retina como color rojo.
El ojo humano puede distinguir entre 10.000 colores. Además se pueden emplear tres dimensiones físicas del color para relacionar experiencias de percepción con propiedades materiales: saturación, claridad y tono.
7.1. El color luz
El color luz es la energía electromagnética proporcionada por fuentes naturales, que generalmente es el sol, o también la artificial, bombillas, etc.
Como hemos explicado anteriormente, la suma de todos los colores dan como resultado, la luz blanca.
Con esto se resume en que cada vez vamos sumando colores luz, vamos aportando mayor luminosidad. Solo ocurre con los colores luz, por lo que a este fenómeno se le llama suma aditiva.
Pero este fenómeno no ocurre con todos los colores, solamente con los colores primarios.
7.2. Color pigmento
Es una sustancia capaz de absorber o reflejar determinadas longitudes de onda por tanto de proporcionar color a lo que se aplica.
Los colores pigmento tienen una propiedad muy importante a tener en cuenta cuando maquillamos: la mezcla de los colores pigmento resta color e intensidad, por lo que oscurecemos la mezcla si vamos sumando color pigmento tras color pigmento. Por lo que esta mezcla se llama mezcla sustractiva.
En definitiva, el maquillaje sobre las técnicas de restauración se debe aplicar en función de las necesidades que presente cada cadáver, empleando distintos elementos como las bases, las prebases, los coloretes o los labiales, por ejemplo.
PUNTO 8. TÉCNICAS DE EXPANSIÓN TISULAR
Se considera como expansión tisular a todas aquellas técnicas empleadas en cirugía estética, plástica o reparadora que se centran en elongar tejidos sometiéndolos a una tensión de forma mantenida. Tiene su origen en los trabajados del Doctor Neumann, quien efectuó en 1957 el primer intento documentado de expansión tisular, en concreto, en la reconstrucción de una oreja.
Si la tensión se realiza durante un breve periodo de tiempo se produce lo que se conoce como dilatación mecánica; en cambio si es más prolongado lo que hace es estimularse la proliferación de las células, como si crease nuevo tejido.
De forma natural es lo que se produce en la piel del abdomen durante el embarazo.
Es una técnica muy empleada para, por ejemplo, reparar zonas que han sufrido pérdidas de piel, como pueden ser las quemaduras.
En la actualidad, las técnicas de expansión tisular han ido evolucionando hasta el punto que, además de provocar el estiramiento por sí solo, también se utilizan prótesis de silicona implantada en la zona donde se quiere reparar el tejido.
Encontramos distintos tipos de prótesis, variando su forma y tamaño, aunque el más usado suele ser el de forma de cruasán. Estas prótesis, mediante el uso de una válvula, permite el llenado y el vaciado a voluntad de la prótesis.
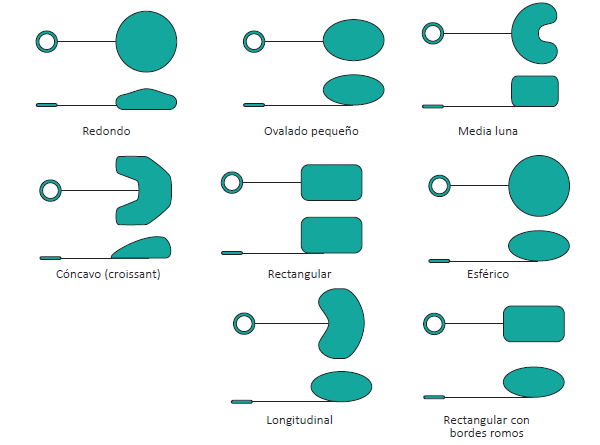
Aquí hay que saber que, al realizarse este estiramiento de la piel, esta zona va a sufrir pérdida de grosor, algo a tener en cuenta en la profesión.
Normalmente, para proceder con seguridad se emplea el tejido próximo a la zona a tratar, garantizando, entre otras cosas, que el tono y la textura que se van a conseguir en el área a trabajar guardan la misma similitud.
Efectuando esta técnica de forma correcta, puede conseguirse una apariencia mucho más natural que con injertos de otras zonas del cuerpo.
En lo que concierne al trabajo de la tanatopraxia, hay que considerar que la expansión tisular mediante el uso de prótesis requiere de un tiempo prolongado, por lo que normalmente no va a poder utilizarse en sus formas más complejas, optándose por formas sencillas de expansión o incluso por el uso de injertos en zonas dañadas.
De hecho, la técnica de expansión tisular suele requerir dos tipos de cirugías: una para poder implantar el expansor y una segunda para retirarlo del cuerpo.
Los especialistas en la materia espacian en unos meses ambas intervenciones, de ahí lo que comentábamos de que fuese un proceso muy lento para ser efectuado por un tanatopractor.
Cuando la elongación se realice sobre tejidos sólidos, la primera cirugía ocupa la fracturación incompleta que del hueso, es decir, solo su capa más externa, dejando sin tocar la médula ósea.
Los expansores son útiles metálicos que se anclan a ambas partes de la fractura.
Estos lleva un tornillo que debe ser girado de forma pausada, consiguiendo que la fractura vaya separándose y con el tiempo suficiente para que el hueso vaya formándose entre ambas partes.
PUNTO 9. TÉCNICAS DE SUTURA
Una sutura, según lo que recoge la RAE, es una costura con la cual se unen los labios de una herida. Es decir, son técnicas por las cuales los profesionales consiguen cerrar estos tipos de lesiones, favoreciendo la cicatrización de la misma, independientemente de que sea una herida accidental o causada por una cirugía, por ejemplo.
Sin embargo, las técnicas de cierre de las heridas van a ser variadas, pudiéndose encontrar suturas, cierre con grapas o con tiras (también conocidas como steristrip).
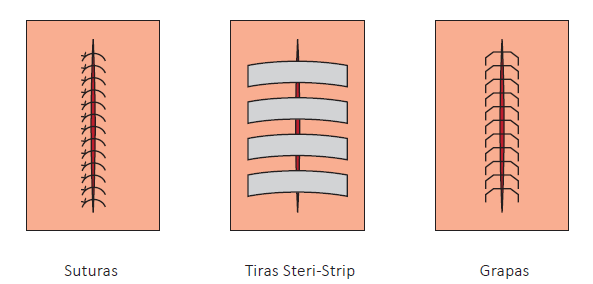
Aquí es necesario conocer que existen distintas técnicas de sutura. Por ejemplo, una muy empleada en la actividad de tanatopraxia es la de cremallera, aunque no es la más estética, pero sí es la más impermeable a efectos de conseguir que no se pierdan fluidos en el proceso.
De hecho, este tipo de sutura es la que se realiza en aquellos cadáveres que hayan pasado por el proceso de autopsia pertinente, empleándose para coser el cuero cabelludo, de forma que la sutura quede escondida entre los pelos; y en la cavidad torácica y la abdominal.
En casos de sutura en partes visibles del cuerpo, se habrá de valorar en primer lugar el alcance de la lesión y después se determinará qué tipo de sutura se empleará.
9.1. Material para suturar
Antes de conocer los tipos de sutura más comunes en la rama sanitaria, en general, y en la tanatopraxia, en concreto, es necesario estudiar qué tipo de material es el necesario para poder proceder con las distintas técnicas.
Así, antes de nada hay que saber que, en caso de que no se escoja la seda quirúrgica con hilo incrustado, será necesario instrumental como las pinzas, las agujas, los porta agujas, las tijeras y el propio hilo de sutura.
9.1.1. Pinzas
Son las conocidas como pinzas de disección. El uso principal que se les da a la hora de suturar una incisión es la de poder sujetar los bordes del tejido a tratar, garantizando así una mejor penetración de la aguja al introducirla en la parte correspondiente.
En la profesión, se encuentran agujas dentadas y agujas sin dentar. También las hay de distintos tamaños, escogiéndose la más adecuada en función del tamaño de la herida a suturar.

9.1.2. Agujas
En el caso de la tanatopraxia no es necesario que las agujas sean estériles, incluso las hay desechables. Normalmente se emplean agujas de calibre pequeño, de forma que las suturas sean lo más sutiles posible.
Las agujas están fabricadas de forma que presenten resistencia para no romperse o doblarse en exceso durante la sutura. Además, deben contar con el suficiente filo que permita introducirse en el tejido empleando la mínima resistencia a ello.
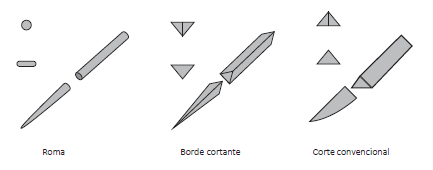
En la actualidad se pueden encontrar distintos tipos de agujas, tal y como ilustramos a continuación:
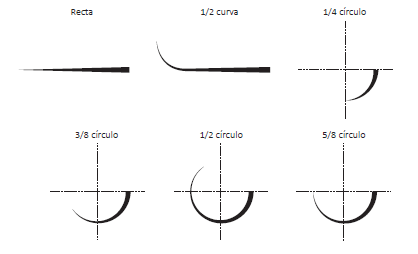
En una aguja podemos encontrar las siguientes partes:
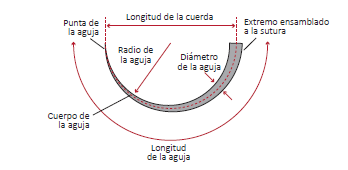
Igualmente, podemos encontrar los siguientes tipos de punta de aguja:
Aquí cabe nombrar también lo que se conoce como porta agujas. Son unos elementos de apariencia similar a las pinzas, pero son ramas más cortas y firmes que permiten sostener las agujas quirúrgicas.
Existen porta agujas de distintos tamaños y las ramas pueden encontrarse rectas, en curva o en ángulo. Las más largas suelen utilizarse en cirugías profundas, y el tamaño a elegir variará en función del tamaño de la aguja.
9.1.3. Tijeras
Sirven para cortar el hilo de sutura y existen distintos tipos de tijeras. De hecho, según el tipo de tijera que se emplee puede tener una u otra utilidad además de la de cortar.
9.1.4. Hilo de sutura
Al igual que ocurre con las agujas, no es necesario que sea estéril. Lo que sí es conveniente es utilizar uno que sea fino.
En la actualidad hay especialistas que trabajan con sedas quirúrgicas, empleadas en la actualidad en el ámbito sanitario, aunque tienen un coste mucho más elevado que el hilo de sutura convencional.
Así, podemos decir que los hilos pueden clasificarse, además de su origen (naturales o sintéticos), según su:
- Acabado industrial. Dentro de estos se diferencia entre:
— Monofilamentos. Son más difíciles de manejar y necesitan más nudos, aunque suelen presentar menor reacción tisular.
— Multifilamentos. Se manejan mejor que los del tipo anterior y no necesitan tantos nudos. En cambio, presentan mayor reacción tisular. En el ámbito sanitario no se emplean en heridas infectadas.
- Permanencia en el organismo. Distinguiéndose entre los siguientes:
— No reabsorbibles. Se emplean en suturas cutáneas y en estructuras internas que tengan que mantener una cierta tensión.
A nivel general, en la sanidad se emplean para fijar drenajes en la piel.
Suelen emplearse, de forma general, los de seda natural, multifilamento o trenzado; los poliamida o los de polipropileno.
— Reabsorbibles. Al contrario que los del tipo anterior, estos van desapareciendo gradualmente del organismo.
Se emplean en suturas profundas y en el tejido celular subcutáneo; también en ligadura de vasos.
Suelen emplearse los de poliglactin 910 y los de ácido poliglicólico.
— Calibre. En función de la numeración de los hilos, es decir, el hilo de sutura varía en función del grosor.
9.2. Tipos de sutura
Para conocer los tipos de sutura, es necesario observar, de forma previa, los tipos de nudos que se pueden realizar en las mismas y cómo se realizan estos.
Los nudos en las suturas hay que realizarlos con el apoyo de pinzas de disección o del porta-agujas en el nudo instrumental. Se emplearán los dedos de la mano en el nudo manual.
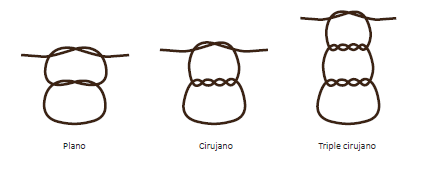
Para proceder con el nudo, tras dar el primer punto y tener dos hebras de hilo, una de ellas insertada en la aguja (la más larga), se colocarla pinza sobre ella, dando tantas vueltas al hilo como sean necesarias según el tipo de nudo que se quiera hacer. Después se cogerá el extremo de la otra hebra, de forma que pase por dentro de las vueltas del hilo seleccionado previamente. Posteriormente, se repetirá el paso realizando nudos sencillos que ajusten el punto.
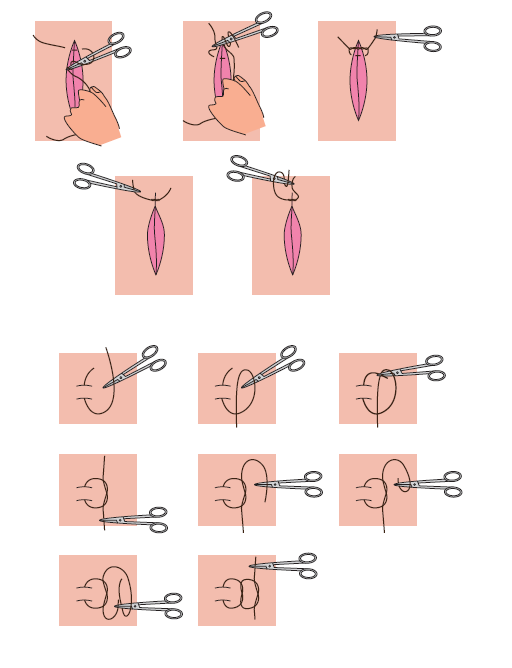
Al hablar de tipos de sutura, tenemos que hacer la siguiente distinción:
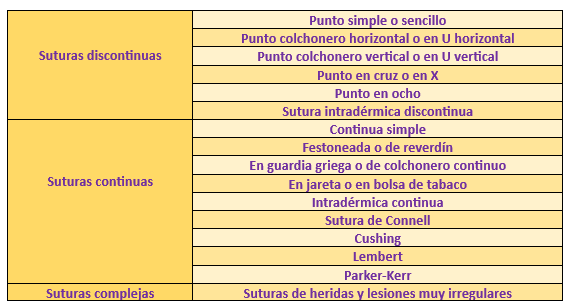
9.2.1. Suturas discontinuas
Se llama sutura discontinua a aquellas donde cada punto no depende del siguiente. Existen muchas formas de sutura discontinua, pero vamos a recopilar a continuación las más comunes en la profesión.
9.2.1.1. Punto simple o sencillo
Es el más fácil de realizar y uno de los más utilizados en el ámbito sanitario, sobre todo en heridas de urgencia y en algunas intervenciones de cirugía menor.
En el plano de la tanatopraxia también es de los más usados, cuidando el profesional de que la aguja sea del calibre necesario para la sutura en cuestión.
Para llevarlo a cabo, se comienza elevando uno de los bordes de la herida con ayuda de unas pinzas.
Mientras tanto, con el empleo de un porta agujas se introduce esta desde la dermis a la hipodermis del mismo lado, es decir, desde el exterior hacia el interior.
La aguja se desliza de forma que se deje un cabo corto de hilo. En el otro borde de la herida se ejecutará la misma acción, pero esta vez pasando el hilo desde el interior hacia el exterior, de forma que toda la incisión quede atravesada con un cabo de hilo corto a un lado y otro largo, donde se encuentra la aguja, largo.
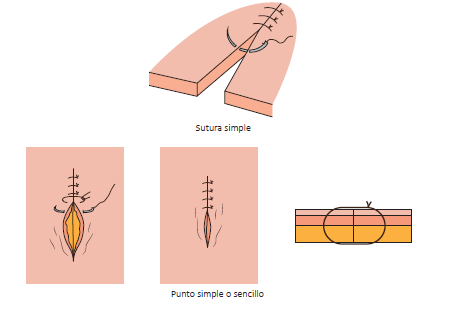
Hay que tener en cuenta que el nudo realizado debe quedar visible sobre la sutura. Cuando se ejecuta de forma invertida, este quedará oculto en el propio tejido.
En este caso, para ejecutarlo así, hay que comenzar introduciendo la aguja en la dermis, saliendo por la piel del mismo lado. Se repite la operación en el plano cutáneo del otro pliegue de la lesión, extrayendo la aguja por la dermis, logrando que de esta forma se quede alojado el nudo.
Además, hay que cuidar que el primer punto de la sutura esté situado en la mitad de la longitud total, mientras que los próximos puntos se harán en la mitad de cada mitad sucesiva, de forma que vayan quedando de modo simétrico.
En casos de lesiones largas o que presenten bordes irregulares, estos puntos son muy útiles como puntos de aproximación, antes de pasar con la sutura conveniente según el tipo de herida a cerrar.
También, otras de las cuestiones a tener en cuenta es que los puntos deben ir colocados siempre hacia el mismo lado, de forma que queden situados en la línea media de la lesión.
Esta parte se escogerá en función de la irrigación que presente la misma.
Igualmente, la cantidad de tejido de cada borde debe ser la misma, cuidando de que la sea igual y tenga la misma profundidad en ambos lados, vigilando en todo momento que la presión realizada sea la adecuada, evitando en todo caso la isquemia del tejido.
9.2.1.2. Punto colchonero horizontal o en U horizontal
Es un punto de ida y vuelta y uno de los más estéticos ya que las marcas que deja son paralelas a la incisión. Este tipo de punto es muy empleado en heridas que deben soportar una alta tensión, como pueden ser las palmas de las manos o las plantas de los pies, y en aquellas cuya aproximación de los bordes sea más compleja. También es ideal cuando se requiera dividir una lesión muy longitudinal en dos mitades, de forma que se reduzca la tensión que esta soportaría utilizando una técnica simple en ambas partes.
Siguiendo pasos similares al punto simple, se comienza introduciendo la aguja, en una de las dos partes de la incisión, desde la piel hasta la dermis. Se vuelve a introducir la aguja de forma paralela, en el mismo lado de la piel, de forma próxima al punto previo, saliendo por la dermis del mismo lado e introduciéndola en el tejido subcutáneo del lado enfrentado. Se dejará unos 5 mm entre punto y punto.
En el trayecto de vuelta de la sutura, es decir, cuando se introduce por la dermis del borde contrario y sale por la piel de ese mismo lado, se realiza una doble lazada o nudo de cirujano con ambas hebras de hilo.
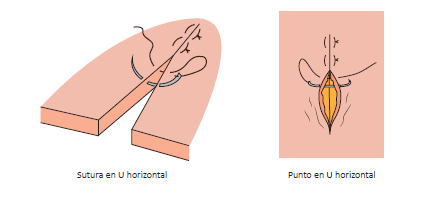
Existe también una versión de este punto, que es el punto colchonero horizontal semienterrado, el cual está indicado en casos de lesiones en forma de V o cuando la herida presente colgajos o bordes de distintos grosores.
Se caracteriza por ser una sutura de tres puntos, de forma que dos son cutáneos en la parte no colgante de la lesión y uno es dérmico en el colgajo de la misma.
Para ejecutarlo se comienza metiendo la aguja en la parte no colgante de la lesión, formando un ángulo de 90º con el plano de la piel, continuando con el colgajo de la misma, de forma que atraviese la dermis en la ida de la sutura.
El punto continúa sacando la aguja por el borde opuesto de la lesión de la parte no colgante, y de forma lateral al punto de entrada inicial.
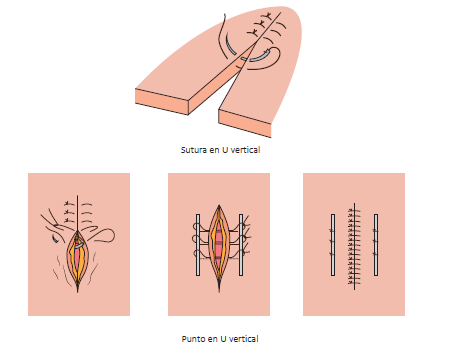
9.2.1.3. Punto colchonero vertical o en U vertical
Se suele emplear en heridas que presentan una considerable tensión en la zona central o cuyos bordes estén alejados el uno del otro. Garantiza una mayor fuerza en el cierre ya que se utiliza el doble paso del hilo.
También es utilizada como técnica de cierre de escisión fusiforme o, por ejemplo, en casos de extirpación de bultomas en cirugía menor. Es una sutura que evita la aparición de necrosis.
Para realizar este punto se comienza introduciendo la aguja por el borde de la herida, sobre un lado, sacándola por la línea de incisión, saliendo a una distancia igual en el lado opuesto.
Es decir, primero se realiza un trayecto profundo, lo que es la ida de la sutura, teniendo en cuenta que los puntos de entrada y salida se sitúen a unos 7 mm de los bordes de la lesión.
Después, se finaliza efectuando el trayecto de vuelta, en la parte superficial de la sutura, considerando que los puntos de entrada y salida se sitúen a unos 2.3 mm de los bordes y de forma que queden en la misma vertical del trayecto profundo.
Por tanto, podemos afirmar que este punto es ejecutado siempre que se tengan que abarcar distintos planos de tejido en una sola vez. También es empleada como refuerzo de otras suturas.
En la actualidad se emplea, sobre todo, en cirugía de abdomen, empleándose sondas bordeadas que absorban la tensión y faciliten la cicatrización.
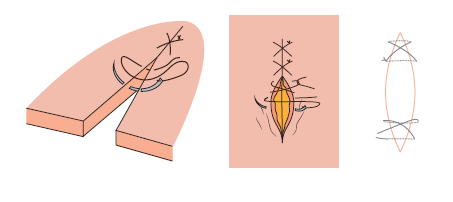
9.2.1.4. Punto en cruz o en X
El punto en cruz es una de las técnicas más sencillas y rápidas de sutura, ideal para casos en los que se necesite una aproximación de los bordes de la lesión de forma efectiva, controlando así el sangrado o la hemorragia de los bordes externos de la misma.
Se utiliza también cuando se quiere aumentar la superficie de apoyo en la sutura, de modo que el cruce de la hebra deje que abarque tanto lo que es el plano cutáneo, la piel; como el plano subcutáneo, la dermis.
Para comenzar, se introduce la aguja en la piel de uno de los lados de la herida, extrayéndola por la dermis del mismo lado, volviendo a insertarla en el tejido subcutáneo del lado contrario de la incisión y extrayéndola por el plano cutáneo. Normalmente, se inicia por el borde más distal al profesional.
Tras este primer paso, la aguja debe ser introducida nuevamente en el plano cutáneo del lado contrario, saliendo por la dermis del mismo lado e insertando la aguja nuevamente en el tejido subcutáneo del lado contrario de la incisión, saliendo por la piel del mismo, de forma que cuando se realice el nudo se visualizará cómo se cruza la hebra de forma oblicua.
Veamos de forma más detenida la descripción de los pasos. Se comenzará presentando el borde distal de la herida con la pinza de disección en un ángulo de 90º al material de sutura, comenzando la misma de forma parecida al punto simple. La aguja, primero, penetrará por un borde y saldrá por el contrario, teniendo en cuenta que la distancia de entrada y salida deben ser equidistantes con respecto al borde.
Luego, sin realizar aún ningún tipo de anudado, se dejará hilo suficiente y se iniciará una nueva puntada, como si fuese una sutura simple. Nuevamente, con la ayuda de unas pinzas, se tomará el borde distal de la herida, teniendo en cuenta que la distancia que se guarde entre el primer y el segundo punto dependerá de la amplitud de la herida. Con esta segunda puntada ya habremos conseguido la aproximación a la forma de X o de cruz, faltando pasar al anudado.
Para ello se efectuará una lazada simple o doble en torno al porta agujas (teniendo en cuenta con una primera lazada de tipo doble tendrá una mayor consistencia), buscando después el extremo distal de la herida.ç
9.2.1.5. Punto en ocho
Este tipo de punto se suele emplear en suturas destinadas a cerrar heridas pequeñas donde se desee unir planos profundos, ya que puede llegar a abarcar tanto músculo como piel. Grosso modo es una variación del punto simple.
Para efectuarla hay que introducir la aguja por la piel de uno de los lados de la incisión, extrayéndola por la dermis de esa misma zona. Volverá a introducirse en la dermis del lado contrario y se sacará, intentando abarcar la mayor superficie de tejido posible.
Se introducirá nuevamente la aguja en la dermis del lado contrario al que esté situado y se extraerá por el plano cutáneo del mismo lado. Es decir, el movimiento de entrada y salida crea un especie de ocho en el interior de la dermis, permitiendo la sutura de planos profundos.
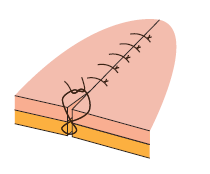
9.2.1.6. Sutura intradérmica discontinua
Este tipo de sutura es empleada, sobre todo, en heridas con cierta profundidad, en las cuales se desee unir la hipodermis sin salir muy alto en la dermis. De hecho, se evita siempre la salida a la piel.
Es una sutura en la cual se consigue aproximar los bordes, de forma que se reduzca la tensión de la lesión, teniendo en cuenta que no se aplicará esta técnica en aquellas heridas en las que la ligadura soporte una tensión considerable.
Se lleva a cabo introduciendo la aguja en la parte más profunda de la dermis, saliendo por la zona inferior al plano cutáneo de ese mismo lado de la lesión. La aguja se introducirá nuevamente en la parte más profunda de la dermis del lado contrario, extrayéndola por la parte más superficial del plano subcutáneo, sin llegar a la piel. Se realizará el pertinente nudo, quedando este oculto por la piel.
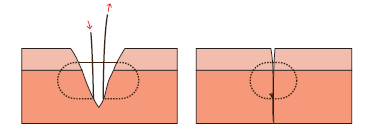
9.2.2. Suturas continuas
Una sutura continua es aquella que se realiza con una sola hebra, anudándose solo en los extremos. Normalmente, esta sutura es empleada en lesiones largas y rectas, que no presenten tensión.
Además, es empleada en casos en los que se persiga conseguir un resultado lo más estético posible, utilizándose la sutura continua intradérmica.
A continuación vemos cuáles son los tipos de suturas continuas más empleadas en la actualidad.
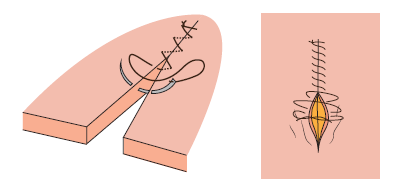
9.2.2.1. Sutura continua simple
Grosso modo, este tipo de sutura se realiza pasando de forma transversal de un lado a otro de la herida, desde fuera hacia dentro la primera vez que se introduce la aguja; y desde dentro hacia fuera para extraerla y completar la puntada. Es decir, se realiza un primer punto, de forma que se pueda seguir cerrando la herida con una sutura constante a lo largo de toda la lesión, efectuándola en ángulo recto a la incisión y perpendicularmente a ambos lados.
Así, para comenzar, se realiza un nudo en el extremo de la hebra de hilo, de forma que actúe como tope, y se introduce la aguja, que se encuentra en el otro extremo de la hebra, por la piel de una parte de la lesión, extrayéndola por la dermis del mismo lado.
Se vuelve a insertar la aguja por la dermis del lado contrario a la parte anterior, saliendo por la piel de ese mismo lado. De este modo se van ejecutando los puntos, uno en cada lado de la incisión, hasta que la sutura quede completada, efectuando un nudo al final del hilo.
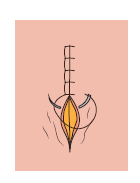
9.2.2.2. Festoneada o de reverdín
Este tipo de sutura se emplea, sobre todo, en aquellos casos en los que la incisión presente mucha tensión y se deba aproximar ambos bordes para proceder con el correcto cierre.
Se ejecuta de forma similar a la sutura vista anteriormente, salvo que, cuando se vaya a ejecutar el nuevo punto, la hebra se pasará por debajo de la lazada anterior antes de proceder a tensionar el hilo, dando como resultado el bloqueo de la propia hebra.
9.2.2.3. En guardia griega o de colchonero continuo
Se utiliza la sutura festoneada o de reverdín en aquellos casos en los que se necesite cerrar una incisión que soportan una considerable tensión o en aquellas lesiones en las que sea difícil aproximar los bordes de la misma.
Igualmente, es empleada como puntos de aproximación para ir restando tensión en la herida mientras se trabaja sobre ella.
Para proceder con este tipo de sutura, se comienza de forma similar a la sutura con punto colchonero discontinuo, lo único es que, en lugar de ir cerrando con puntos independientes se hace con una única hebra.
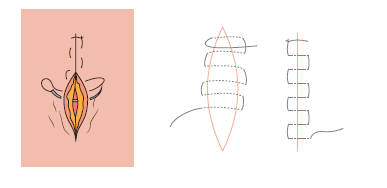
9.2.2.4. Sutura en jareta o en bolsa de tabaco
Este tipo de suturas se emplea, sobre todo, en casos de incisiones tras la intervención de una hernia, en el caso de la medicina. En el ámbito de la tanatopraxia se emplea comúnmente para cerrar orificios provocados de forma intencionada para la aspiración de gases o de fluidos en el cadáver e incluso para cerrar colostomías, en caso de que el orificio no sea muy grande.
Para practicar este tipo de sutura se procede cosiendo en torno al orificio de la lesión, para, una vez terminados los puntos, tirar firmemente de ambos extremos del hilo, tratando de cerrar el orificio como si fuera un saco. De ahí el nombre de sutura de bolsa de tabaco.
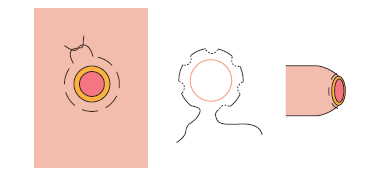
9.2.2.5. Sutura intradérmica continua
Se emplea este tipo de sutura a la hora de cerrar incisiones que no presenten profundidad y que, por sus características, soporten poco o nula tensión.
Abarcará únicamente la epidermis, de forma que sea visible pero no atraviese la piel, así no dejará marcas.
Para proceder con este tipo de sutura, se comienza insertando la aguja en la dermis, de forma que salga por la parte inferior de la piel de ese mismo lado de acción, para después volver a introducirla en la dermis del lado contrario, en sentido horizontal, para salir de nuevo por el plano más superficial, sin que llega a sobrepasar la piel. Así se continua punto por punto, la extensión que sea necesaria.
Cuando se ha terminado de dar los puntos necesarios, se procede estirando los extremos de la hebra de hilo, de modo que se junten ambos extremos de la herida, de forma que el hilo quedará oculto por la piel.
Hay quien procede también efectuando un nudo que actúe de tope antes de comenzar con los puntos, impidiendo que este se meta en el tejido al tensionar la hebra. Así, una vez terminada la intervención, se llevaría a cabo otro nudo sobre el propio hilo, aplicando la tensión adecuada para juntar los extremos de la lesión.
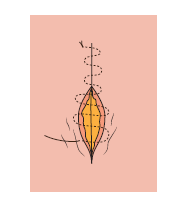
9.2.2.6. Sutura de Connell
Es similar a la sutura continua simple, iniciando la técnica con un punto simple e incluso también puede hacerse en U vertical, para ir avanzando de forma paralela a le lesión.
Se pasará a través de la mucosa y de la superficie muscular, de forma que se consiga una sutura hermética, impidiéndose así la salida de fluidos.
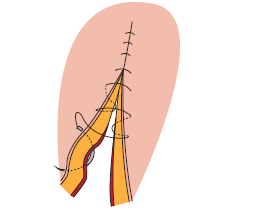
9.2.2.7 Sutura de Cushing
Se realizar de la misma forma que la sutura de Connell, salvo que en este tipo de técnica se abarca menos profundidad, al centrarse en el tejido subcutáneo.
9.2.2.8 Sutura de Lembert
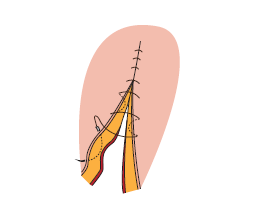
La sutura de Lembert se efectúa de forma similar a las suturas continuas simples, exceptuando que en este caso, la sutura de Lembert tiene en cuenta que tanto la zona de introducción y extracción de la aguja provoca la inversión de los bordes de la herida.
La sutura de Lembert, al igual que la de Cushing y la de Connell son muy empleadas en la actividad de la tanatopraxia para efectuar suturas en muñones.
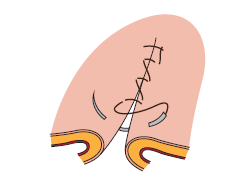
9.2.2.9 Sutura de Parker-Kerr
Esta forma de sutura requiere que, antes de pasar a efectuar los puntos, se realice un grapado de los colgajos. Una vez puestas las grapas, se procede realizando la sutura de Cushing, vista anteriormente, rodeando la grapa puesta. Se sucederán así los puntos hasta que se suture toda la herida.
Cuando ya se ha terminado de coser la lesión, se liberarán las grapas, de forma suave, al mismo tiempo que se va tensando la hebra que, hasta el momento, permanecía floja. Así, se unirán los dos diferentes extremos de la herida.
Conseguido este punto, se procederá efectuando una sutura de Lembert por encima del muñón resultante y que mejorará estéticamente la zona afectada.
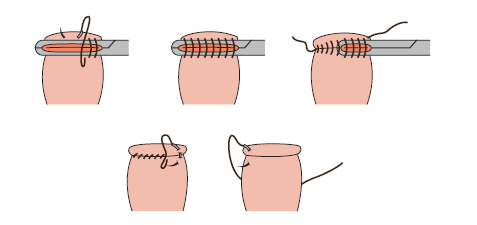
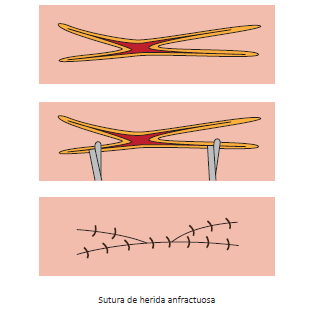
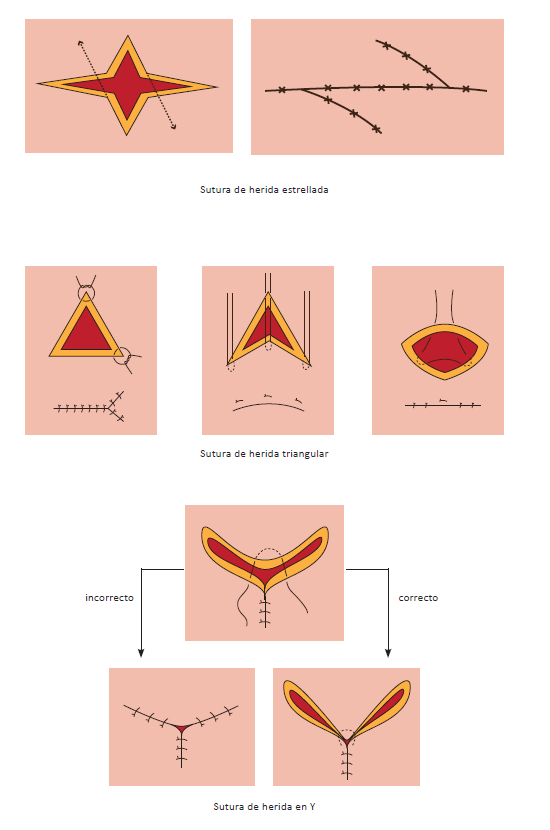
9.2.3. Suturas complejas
Existen otros tipos de suturas para heridas más complejas, como son las que ilustramos a continuación: