Contenido
Auxiliar de Enfermería
Bloque 1. Organización y gestión del área de trabajo sanitaria
0/13-
Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios
-
Curso Auxiliar de Enfermería. Bloque 1. Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios.Esta lección está bloqueada porque aún no has completado la anterior. Termina la lección anterior para desbloquear esta.
-
Ideas claves Tema 1. Organización sanitaria. Los cuidados auxiliares sanitariosLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios" antes de acceder a ella.
-
Actividades Tema 1. Organización sanitaria. Los cuidados auxiliares sanitariosLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios" antes de acceder a ella.
-
Tema 2. Documentación sanitaria en el ámbito asistencialLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios" antes de acceder a ella.
-
Curso Auxiliar de Enfermería. Bloque 1. Tema 2. ocumentación sanitaria en el ámbito asistencial.Esta lección está bloqueada porque aún no has completado la anterior. Termina la lección anterior para desbloquear esta.
-
Ideas claves Tema 2. Documentación sanitaria en el ámbito asistencialLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios" antes de acceder a ella.
-
Actividades Tema 2. Documentación sanitaria en el ámbito asistencialLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios" antes de acceder a ella.
-
Tema 3. Gestión de existencias e inventariosLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios" antes de acceder a ella.
-
Curso Auxiliar de Enfermería. Bloque 1. Tema 3. Gestión de existencias e inventarios.Esta lección está bloqueada porque aún no has completado la anterior. Termina la lección anterior para desbloquear esta.
-
Ideas claves Tema 3. Gestión de existencias e inventariosLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios" antes de acceder a ella.
-
Actividades Tema 3. Gestión de existencias e inventariosLo sentimos, esta lección está actualmente bloqueada. Necesitas completar "Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios" antes de acceder a ella.
-
Curso Auxiliar de Enfermería. Bloque 1. Recursos complementarios. El papel del técnico de auxiliar de enfermería.Esta lección está bloqueada porque aún no has completado la anterior. Termina la lección anterior para desbloquear esta.
Bloque 2. Cuidados auxiliares sanitarios básicos
0/30Bloque 3. Cuidados auxiliares sanitarios especializados
0/27Bloque 4. Apoyo emocional y educación para la salud al paciente
0/17Prueba Final
0/2Tema 1. Organización sanitaria. Los cuidados auxiliares sanitarios
PUNTO 1. EL SISTEMA NACIONAL DE SALUD (SNS)
La tendencia por parte de los sistemas sanitarios españoles ha sido la de ofrecer una mayor protección social, ampliando tanto el número de enfermedades cubiertas como el de personas atendidas siguiendo la tendencia del modelo europeo.
De hecho, en 1978, el Instituto Nacional de Previsión (INP), encargado de la Seguridad Social y la Asistencia Sanitaria en España, se divide en tres instituciones:
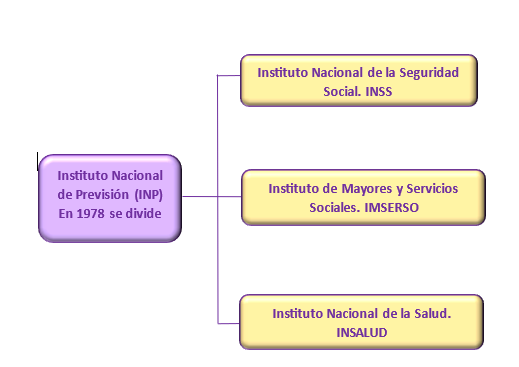
Ese mismo año, a su vez, se publica la Constitución Española, una normativa que sustenta el Sistema Nacional de Salud, ya que hace referencia al mismo en varios puntos:
- Art. 43: donde se reconoce el derecho a la protección de la salud. Además, indica que compete a los poderes públicos organizar y tutelar la salud pública al tiempo que también fomentarán la educación sanitaria, la física y el deporte. Además, facilitarán la adecuada utilización del ocio.
- Art. 148: sobre las competencias de las comunidades autónomas. Señala que podrán asumir, entre otras, las competencias en sanidad e higiene.
- Art. 149: indica que dentro de las competencias en sanidad e higiene, son exclusivas del Estado las de sanidad exterior, la legislación sobre los productos farmacéuticos y el establecimiento de bases y coordinación general de la sanidad.
Pero en primer lugar, la Constitución reconoce “el derecho de todos los españoles a la protección de la salud y, por tanto, la obligación de los poderes públicos de organizar y tutelar la salud pública a través de las prestaciones, servicios necesarios y medidas preventivas”.
Aunque se descentralizan los servicios nacionales de salud en las distintas comunidades autónomas -comenzó en el año 1981 con Cataluña y concluyó en 2001, según los Reales Decretos- el Estado se reserva el derecho de:
- La vigilancia y el control de posibles riesgos para la salud, derivados de la importación, la exportación o el tránsito de mercancías, además del tráfico internacional de viajeros (Sanidad Exterior).
- Bases y coordinación general de la sanidad.
- Legislación sobre productos farmacéuticos.
- Legislación Básica y Régimen económico de la Seguridad Social, sin perjuicio de la ejecución de sus servicios por las CCAA.
La conocida como Seguridad Social se convierte así en el Sistema Nacional de Salud (SNS) gracias a la Ley General de Sanidad (LGS) 14/1986, de 15 de abril, que tiene en cuenta los modelos nacionales de salud de Europa y cuyas características son:
- La de universalizar el derecho a la prestación sanitaria y dar uniformidad a esa prestación, con la finalidad de garantizar la igualdad.
- Estar financiado de forma pública con los impuestos de todos, a cargo de los Presupuestos Generales del Estado, a diferencia de lo que se hacía a través de los presupuestos asignados a la Seguridad Social.
- Tener una perspectiva integral de la salud, desde la promoción o la prevención, entre otros, y no solo desde la curación. Ello implica implantar una educación sanitaria elemental en la ciudadanía.
- Estar abierto a la incorporación de nuevas tecnologías sanitarias contrastadas y a la prescripción de fármacos novedosos una vez hayan sido autorizados.
- Descentralizar los servicios de salud a favor de las CCAA.
- Establecer un Consejo Interterritorial del Sistema Nacional de Salud, que sirva de comunicación entre las CCAA y la Administración Central.
La Ley General de Sanidad (LGS) 14/1986, de 15 de abril, fue la encargada de instaurar el Sistema Nacional de Salud (SNS) (Esquema de la Normativa Básica del SNS), que a su vez dependerá del Ministerio de Sanidad y Consumo, que integrará los distintos sistemas sanitarios que hay en el momento que son, entre otros, el INSALUD, los centros sanitarios de las diputaciones o de los ayuntamientos, y que acaba constituyéndose como un conjunto coordinado de los Servicios de Salud de las CCAA.
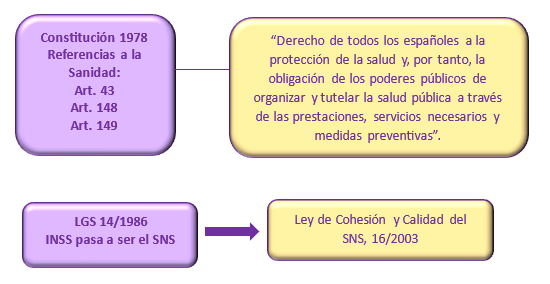
Por tanto, la Ley General de Sanidad (LGS) 14/1986, de 15 de abril, fue la encargada de instaurar el Sistema Nacional de Salud (SNS), que a su vez dependerá del Ministerio de Sanidad y Consumo, que integrará los distintos sistemas sanitarios que hay en el momento.
Dado que en la actualidad aún siguen existiendo modificaciones en cuanto al Sistema Nacional de Salud y su organización no deja de ser compleja, a grandes rasgos el Sistema Nacional de Salud Público se dividiría en:
- Ministerio de Sanidad. Asume la responsabilidad de áreas estratégicas, como la coordinación general y la legislación sanitaria básica; la definición de la cartera de servicios básica del SNS; la política farmacéutica; y la educación sanitaria de pre y posgrado; y la gestión, es decir, el Ministerio tiene el poder legislativo, establece los sistemas de información y asegura la cooperación entre las diferentes comunidades autónomas. Las 17 comunidades autónomas tienen a su vez poderes de planificación y capacidad para organizar sus servicios de salud, respetando la cartera de servicios básica fijada por el gobierno central. El Ministerio es directamente responsable de la planificación, gestión y administración de las CCAA de Ceuta y Melilla, en materia sanitaria por medio del INGESA (Instituto Nacional de Gestión Sanitaria, anterior INSALUD).
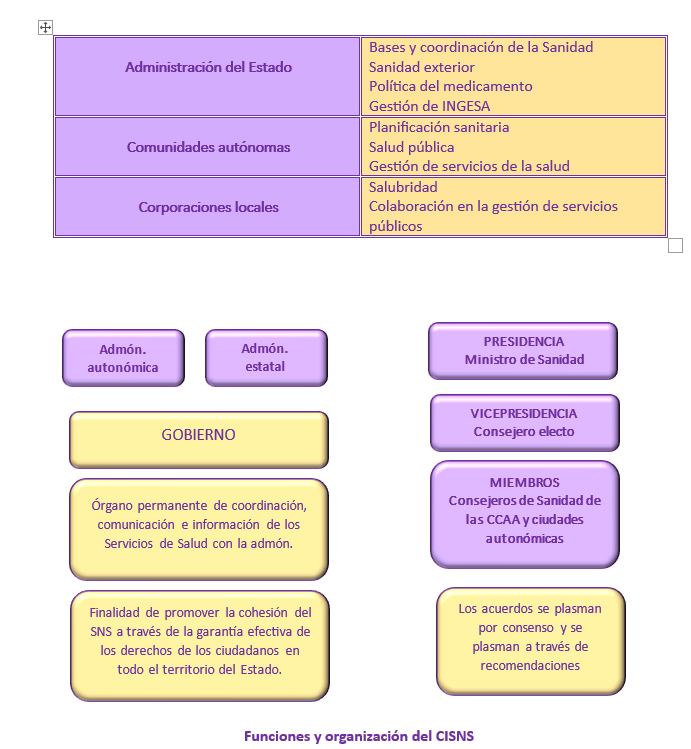
- Consejo Interterritorial de Sanidad. Se engloba dentro del Ministerio y cuenta con la participación de todas las comunidades para promover la cohesión y la calidad del sistema. Es un órgano de permanente comunicación e identificación de los distintos servicios de salud de las CCAA y la administración estatal, cuya función es la de coordinar los servicios prestados dentro de cada comunidad. Está integrado por un representante de cada una de las CCAA y por igual número de miembros de la Administración del Estado. El Consejo Interterritorial estará formado por:
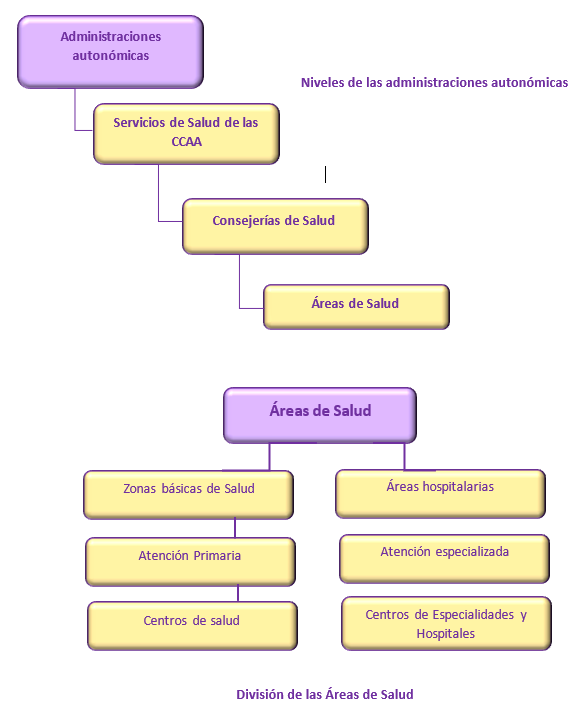
– El Servicio de Salud constituido por las consejerías de Sanidad o de Bienestar Social de cada comunidad. Dependerá de la Consejería de Sanidad, integrado por todos los centros, servicios y establecimientos de la propia comunidad, de las diputaciones, de los ayuntamientos y de otras organizaciones territoriales intracomunitarias.
– Además, el Servicio de Salud dividirá el territorio de las comunidades en Áreas de Salud, cuya autonomía le permite estudiar las necesidades sanitarias de su población, adecuar los recursos, así como establecer Planes de Salud, coordinar los servicios existentes en su zona y gestionar establecimientos.Los niveles asistenciales con los que cuenta cada área son la atención primaria –dividido en zonas básicas de salud- y la especializada (hospitales y centros especializados). Por cada población de entre 200.000 y 250.000 habitantes debe haber un área sanitaria.
1.1. Niveles organizativos del SNS
Tal como se ha mencionado anteriormente, el Sistema Sanitario ha evolucionado desde tener un poder centralizado hasta ir delegando en las diferentes regiones. A continuación se desglosarán cada uno de los niveles a los que corresponde el SNS:
- Administración central. Como Administración central se reconoce al Ministerio de Sanidad y Consumo, siendo por tanto el órgano fundamental con las competencias fundamentales de proponer y ejecutar las directrices del Gobierno sobre política de salud, planificación y asistencia sanitaria. Otra serie de competencias que se le asignan en cuanto a materia sanitaria, son:
– Actividades de sanidad exterior (vigilancia y control de riesgos de salud derivados de importación, exportación y tránsito internacional de viajeros).
– Legislación sobre todo lo que respecta a los productos farmacéuticos, como puede ser la producción, la comercialización o incluso la promoción.
– Garantizar y verificar el cumplimiento de las competencias tanto por parte del Estado como de las CCAA en materia de salud, por lo que es una labor de Inspección.
- Administraciones autonómicas. Se organizan a través de los Servicios de Salud de las diferentes CCAA, que tienen como funciones principales las de regular y asignar los medios personales como materiales de los servicios sanitarios de su territorio. En cuanto a esos servicios, que a su vez son dependientes de las consejerías de Salud, dividen al territorio de las comunidades en varias Áreas de Salud(En algunas CCAA las distintas Áreas de Salud reciben otros nombres. Por ejemplo, en Aragón es Áreas Sanitarias y en Cataluña Regiones Sanitarias.) que son demarcaciones territoriales que se establecen según criterios culturales, socioeconómicos, demográficos, etc. Además, son autónomas, es decir, establecen las necesidades sanitarias de la población adecuando los recursos y estableciendo los Planes de Salud de Área (programas para satisfacer esas necesidades), y coordina los servicios que ya existen en la zona. Por provincia debe existir, al menos, un Área de Salud. Pueden ser más si existen más de 200.000 o 250.000 habitantes, o si así se considera a partir de criterios como los de facilidad de comunicación, dotación de instalaciones sanitarias, motivos epidemiológicos, etc.
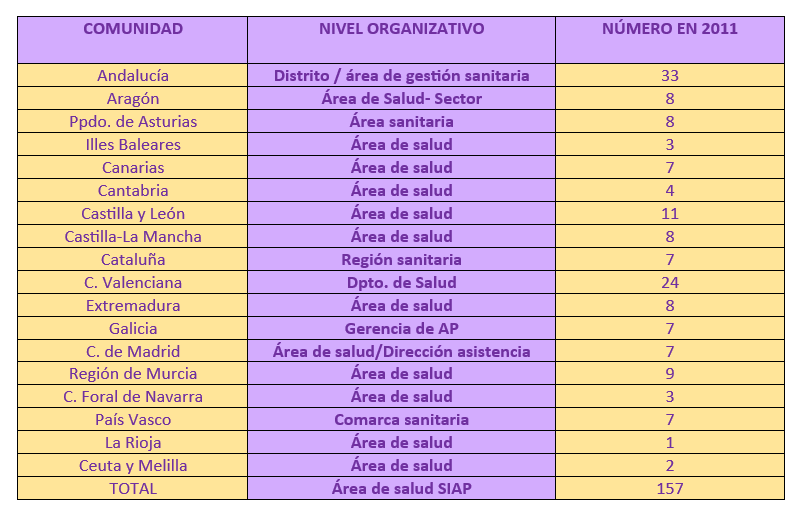
Las Áreas de Salud, además, se subdividen en Zonas Básicas de Salud (ZBS) y en Áreas Hospitalarias, que corresponderían a los dos niveles asistenciales (atención primaria –centros de salud- y atención especializada –centros de especialidades y hospitales-). Algunas comunidades autónomas crean, a su vez, unidades intermedias entre el Área de Salud y la Zona Básica de Salud, cuya denominación en cada comunidad será distinta, por ejemplo, en Andalucía se denominan Distritos Sanitarios.
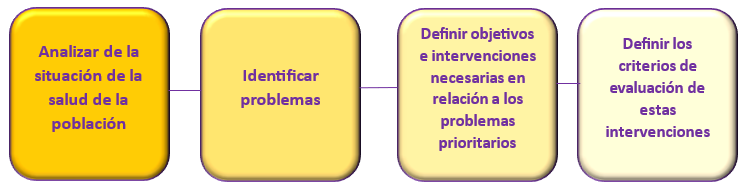
En concreto, las consejerías de Salud se dedicarían a realizar las acciones de planificación general, estableciendo los criterios de actuación y proponiendo la asignación presupuestaria. La LGS, además, establece que cada región ha de elaborar un Plan de Salud que recoja todas las acciones sanitarias necesarias para cumplir los objetivos de los respectivos Servicios de Salud. Este plan, se elabora siguiendo unas fases:
La ordenación autonómica del Sistema Sanitario irá integrada en otro Sistema Nacional. Por último, el Consejo Interterritorial del Sistema Nacional de Salud tiene como funciones las de informar, comunicar coordinar los Servicios de Salud de las distintas comunidades autónomas. Además, este Consejo tendrá, al menos, un representante de cada una de las regiones y por igual número de miembros de la Administración del Estado.
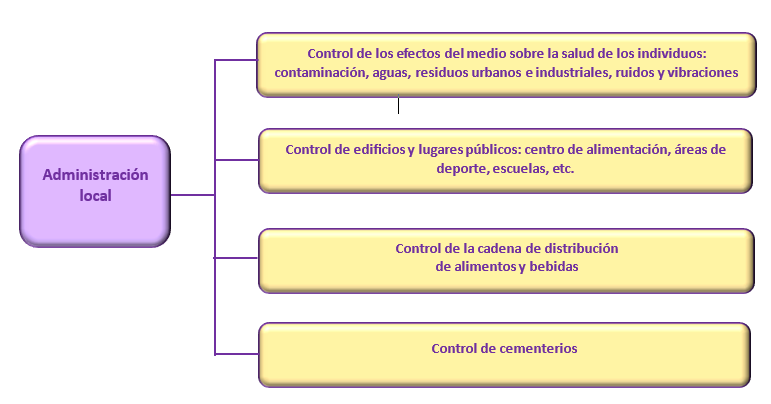
- Administraciones locales. Las administraciones locales también participan en la gestión y control de las Áreas de Salud. En cuanto a las competencias que poseen en materia sanitaria se representan en la siguiente figura:
1.2. Niveles de atención sanitaria
Siguiendo con la Ley General de Sanidad, la atención sanitaria queda establecida en dos niveles, cuyas actividades se muestran en el siguiente esquema:
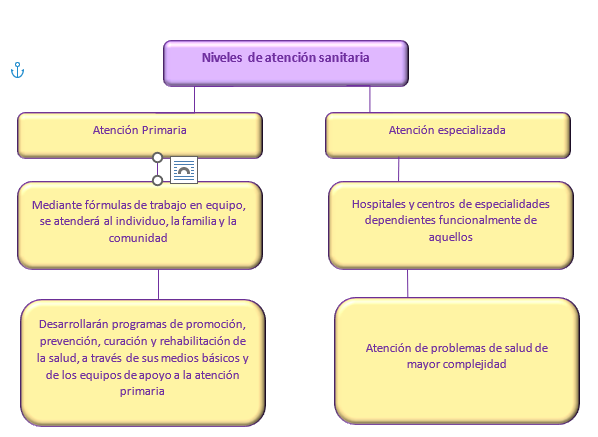
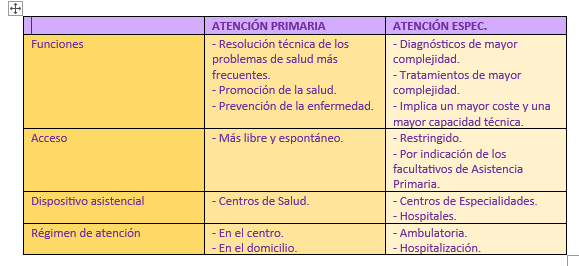
Las Áreas de Salud que delimitan las comunidades autónomas dispondrán de ambos niveles de Atención Sanitaria, existiendo al menos un hospital que sirva como referencia al resto de la región. Además, las citadas áreas estarán divididas en las Zonas Básicas de Salud (ZBS) para lograr la máxima operatividad y eficacia de los servicios primarios.En la siguiente tabla se muestran los diversos grados de asistencia por parte de los distintos niveles de atención:
PUNTO 2. ATENCIÓN PRIMARIA
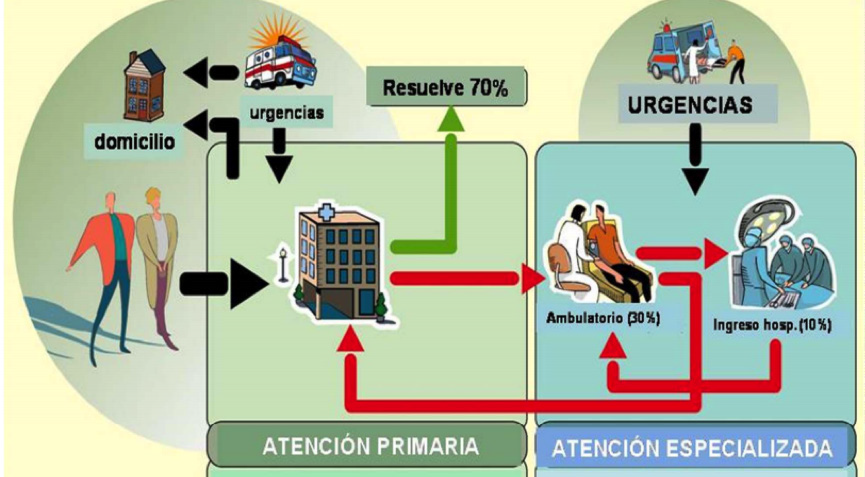
Se podría considerar como el primer nivel de contacto entre el SNS y el usuario, aproximando la atención de la salud tanto al lugar de residencia y de trabajo del ciudadano. Por tanto, es la base fundamental del Sistema, siendo el lugar donde se dan solución a la mayoría de los problemas de salud y enfermedades que presentan los usuarios.
De esta forma, se intenta derivar a la atención especializada aquellos problemas que muestren una mayor importancia, para así descongestionar los hospitales y los centros especializados, con la intención de mejorar la atención individualizada y, sobre todo, reducir el coste de los medios empleados.
La atención primaria debe tener ser:
- Universal.
- Participativa.
- Esencial.
- Pertinente.
- Global.
- Integrada.
- Continuada.
- Permanente.
- Descentralizada.
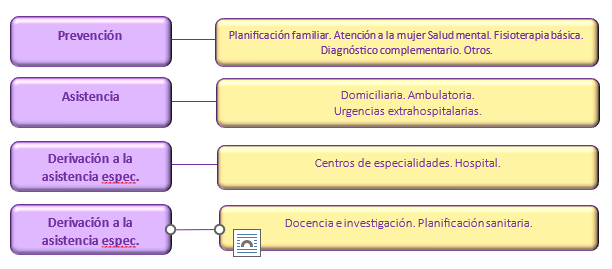
Los centros de salud son los emplazamientos donde tiene lugar el desarrollo de la atención primaria por parte del equipo de profesionales sanitarios y no sanitarios que actúan en él. Aproximadamente, cubre un territorio de unos 20.000 a 25.000 habitantes y, por tanto, para cubrir esta atención ha de estar dotado de los medios, tanto personales como materiales, necesarios. Las funciones a realizar por parte de los centro de salud son:
- Asistir a los pacientes, sea en régimen domiciliario, ambulatorio o de urgencia.
- Estudiar las necesidades de salud de la zona y organizar los programas sanitarios: actividades de promoción de la salud y de prevención de la enfermedad, la rehabilitación, la reinserción social y educación para la salud. Ejecutar los programas sanitarios establecidos. Los centros de salud participan también en los programas de salud materno-infantil, mental, laboral y ambiental.
- Evaluar las actividades realizadas y los resultados obtenidos para preparar los programas sanitarios posteriores.
- Llevar a cabo actividades de docencia y de formación continuada para sus miembros e investigaciones clínicas y epidemiológicas.
Por otra parte, el Equipo de Atención Primaria de Salud (EAP) sería la unidad estructural y básica de la Asistencia Primaria, cuya composición dependerá de:
- Condiciones políticas, sociales y económicas.
- Prioridades que se establezcan.
- Objetivos trazados.
- Recursos humanos disponibles.
Y contará con:
- Elementos constitutivos básicos: médicos, profesionales de enfermería y trabajadores sociales.
- Elementos de apoyo especializado: odontología, salud mental, atención de la mujer, laboratorio, radiología, farmacia, veterinaria y salud pública.
Por tanto, el conjunto íntegro de profesionales que conforman la composición íntegra del equipo de atención primaria, estará formado por sanitarios y por no sanitarios, que corresponden a:
- Médicos de medicina general y pediatría, psicólogos, Diplomado Universitario en Enfermería (DUE), matronas y auxiliares de clínicas.
- Farmacéuticos titulares.
- Veterinarios titulares.
- Trabajadores sociales.
- Personal administrativo, recepcionistas, información, y mantenimiento, entre otros
Todo este personal trabaja bajo la coordinación del médico que, además de realizar las funciones propias de su profesión, se encargará de efectuar la coordinación de la organización, que tiene como premisas:
- Que el trabajo sea coordinado y no jerarquizado por los distintos profesionales.
- Que el trabajo sea programado.
- Que exista participación por parte de todos los componentes del equipo.
PUNTO 3. ATENCIÓN ESPECIALIZADA
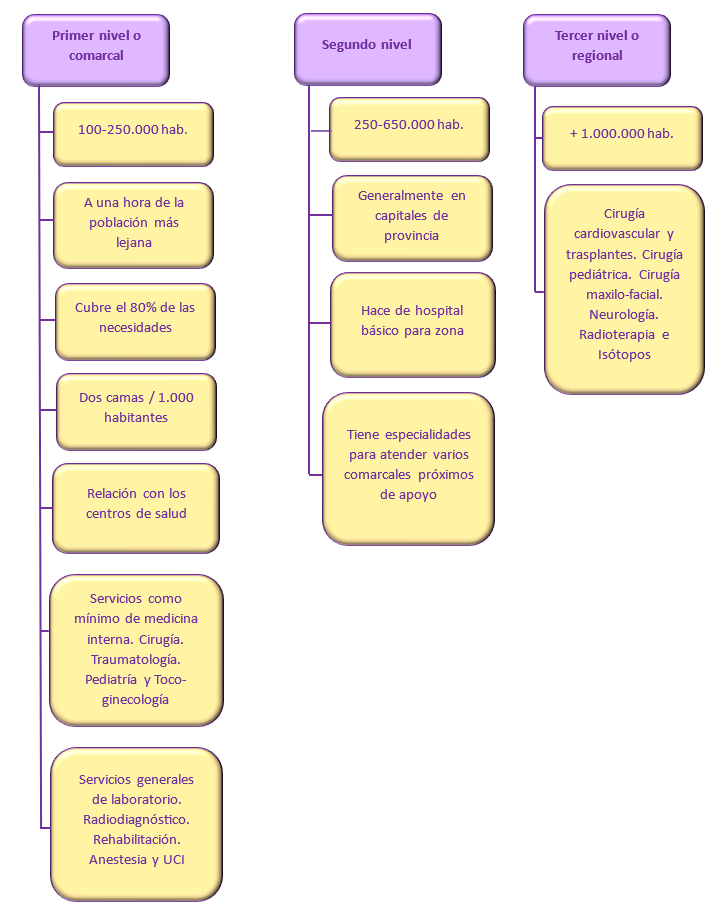
La atención especializada consistiría en toda aquella atención a la Salud que no queda cubierta por la Atención Primaria, ya sea por la complejidad que presente el paciente o por la falta de recursos. Los espacios físicos que proporcionan la atención especializada, como ya se ha mencionado anteriormente, serían los centros especializados y hospitales, en general. El área hospitalaria se definiría como la demarcación geográfica para la gestión y administración de la asistencia especializada y estaría compuesta, al menos, por un hospital y por los centros periféricos de especialidades que están, a su vez, adscritos al mismo (al hospital de referencia del área).
Además, cubrirán los servicios de internamiento y atención especializada de la población que a su vez corresponde a uno o varios de los distritos de atención primaria, de forma excepcional las personas que corresponden a un distrito pueden dividirse para ser atendidas por áreas hospitalarias diferentes.
Del mismo modo que ocurría con las áreas de atención primaria, las áreas hospitalarias se delimitarán en función de criterios demográficos, geográficos, de accesibilidad de la población y la eficiencia de la prestación de la asistencia especializada, como así dice el Decreto 105/1986, de 11 de junio, sobre ordenación de asistencia sanitaria especializada y órganos de dirección de los hospitales.
Para resumir, algunos de los fines de la atención especializada, son:
- Ofrecer a la población los medios técnicos y humanos de diagnóstico, tratamiento y rehabilitación que por su especialización no se pueden resolver en el nivel de la atención primaria.
- Posibilitar el internamiento en régimen de hospitalización a los pacientes que lo precisen.
- Asumir las urgencias que superen el nivel de Atención Primaria.
- Consultas externas que requieran atención especializada.
- Participar, con el resto del dispositivo sanitario, en la prevención de las enfermedades, en la promoción de la salud y en la educación sanitaria.
- Colaborar en la formación de los recursos humanos y en las investigaciones de salud.
- Todas las instituciones sanitarias existentes en el área hospitalaria se adscribirán, a efectos de asistencia especializada, al hospital correspondiente.
En cuanto al tipo de hospitales, podemos diferenciar tres niveles:
PUNTO 4. INSTITUCIONES SANITARIAS PRIVADAS EN ESPAÑA
La Ley General de Sanidad reconoce “el ejercicio libre de las profesiones, la libertad de empresa y la posibilidad de las Administraciones Públicas de establecer conciertos para prestar servicios sanitarios con medios ajenos al sector público, es decir, medios privados.”
Entre los requisitos que deben cumplir estos conciertos están los de tender a mejorar los servicios, contratando aquellos que en los medios propios no se ofrecían, además de tener los mismos precios, etc. Y pueden hacerse tanto con centros hospitalarios (generales o especiales) o con entidades no hospitalarios (pruebas diagnósticas tomografía computerizada, resonancia magnética o hipersensibilidad, entre otros. También tratamientos de rehabilitación, logopedia, psicoterapia o hemodiálisis, por ejemplo). A continuación, se verán las principales organizaciones con importancia en el sector privado sanitario del país:
4.1. Mutualidades públicas de funcionarios
Los trabajadores en entidades públicas (funcionarios) reciben la asistencia sanitaria por unas organizaciones denominadas mutualidades. En España existen cuatro:
- MUFACE. Mutualidad de Funcionarios de la Administración Civil del Estado.
- ISFAS. Instituto Social de las Fuerzas Armadas.
- MUGEJU. Mutualidad General Judicial.
- MUNPAL. Mutualidad Nacional de Previsión de la Administración Local.
Algunos funcionarios pueden escoger entre recibir asistencia sanitaria por parte del Sistema Nacional de Salud o por una entidad de seguro libre (que se verá en más profundidad en los siguientes puntos).
4.2. Empresas colaboradoras de la Seguridad Social
Algunas empresas colaboran de forma voluntaria con la Seguridad Social en la gestión de la asistencia sanitaria de sus trabajadores, teniendo instalaciones propias.
4.3. Mutuas de accidentes de trabajo y enfermedades profesionales
Las Mutuas de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social (MATEPSS), son “entidades colaboradoras de la Seguridad Social que funcionan bajo la tutela y vigilancia del Ministerio de Trabajo y Asuntos Sociales, siendo su principal función la de gestionar las llamadas contingencias profesionales, como son los accidentes de trabajo y las enfermedades profesionales”.
Aquellas personas que tengan empleados están obligados, según el Sistema de la Seguridad Social, a tener aseguradas las contingencias profesionales tales como accidentes de trabajo y enfermedades profesionales. Algunos empresarios –se denomina así a los que contratan a empleados-, aseguran esta contingencia directamente con el Instituto Nacional de la Seguridad Social, aunque la inmensa mayoría están asociados a las MATEPSS.
Las mutuas, a su vez, dan una serie de servicios a sus empresas asociadas. Por tanto, se encargarán tanto de la gestión de las contingencias profesionales incluidas en la prestación sanitaria y de la gestión del subsidio por incapacidad temporal derivada de enfermedad común. Además, pueden desarrollar actividades preventivas para sus empresas afiliadas, tanto en el ámbito de cobertura de las contingencias profesionales, como actuando para ellas en Servicios de Prevención Externo, denominadas Sociedades de Prevención.
4.4. Entidades de seguro libre
Cubren la asistencia sanitaria de aquellas personas que han suscrito con ellos una póliza directamente o que perteneciendo a una de las mutualidades de funcionarios y teniendo derecho, escogen recibir de esta forma la asistencia sanitaria.
El 8% de la población tiene contratado un seguro privado de enfermedad común y de accidente no laboral con alguna de estas entidades, un servicio que compatibilidad con la atención del SNS.
PUNTO 5. SALUD PÚBLICA Y SALUD COMUNITARIA
Como salud pública se entiende al “conjunto de actividades organizadas de la Comunidad, dirigidas a la protección, promoción y restauración de la Salud de la población, así como a la prevención de la enfermedad.” Es responsabilidad de los gobiernos, quienes son los encargados de organizar todas las actividades comunitarias que, de una forma directa o indirecta, contribuyen a la salud de la población. La salud comunitaria se diferencia de la pública en que, además de que el gobierno sea el encargado de la planificación, también lo hace la comunidad, siendo ésta la etapa más avanzada de la evolución de los esfuerzos colectivos por defender, promover y restaurar la salud de la población.
De entre las actividades de la Salud Pública, se podrían dividir en las que son propias de los Servicios de Salud enfocadas principalmente a la consecución de los objetivos de la Salud, y aquellas organizadas para el bien de la Comunidad, que aunque en un primer momento parecen estar dirigidas a otros objetivos, contribuyen finalmente a la promoción de la Salud de la población o permiten proporcionar a toda la población asistencia sanitaria gratuita y de calidad.
PUNTO 6. EL AUXILIAR DE ENFERMERÍA EN EL SISTEMA NACIONAL DE SALUD
Como su nombre indica, el auxiliar de enfermería constaría de dos definiciones:
- Enfermería, aquella profesión que consiste en el cuidado y la atención de enfermos y heridos bajo criterios clínicos.
- Auxiliar, aquel o aquello que auxilia, es decir, que presta asistencia ayuda o colaboración.
Según el Real Decreto (Real Decreto 1790/2011, de 16 de diciembre, por el que se complementa el Catálogo Nacional de Cualificaciones Profesionales, mediante el establecimiento de dos cualificaciones profesionales correspondientes a la familia profesional Sanidad.) que regula esta profesión, la competencia general que ha de tener el profesional de auxiliar de enfermería sería la de “proporcionar cuidados auxiliares al paciente/cliente y actuar sobre las condiciones sanitarias de su entorno como miembro de un equipo de enfermería en los Centros Sanitarios de Atención Especializada y de Atención Primaria, bajo la dependencia de un Diplomado de Enfermería o, en su caso, como miembro de un equipo de Salud en la Asistencia Sanitaria derivada de la práctica del ejercicio liberal, bajo la supervisión correspondiente.” Cualquier tipo de actividad profesional se puede referir a dos tipos de competencias: las genéricas, que son las actitudes recomendables para el ejercicio de una profesión concreta y que, a su vez, son transversales y transferibles a multitud de funciones y tareas; y las específicas, conformadas por el conjunto de conocimientos teóricos y prácticos, así como habilidades y destrezas relacionadas directamente con la ocupación.
En el caso del auxiliar de enfermería, el mismo Real Decreto hace referencia a las competencias que debe adquirir este profesional, las cuales son:
- Preparar los materiales de la consulta, unidad y servicio, y procesar la información sanitaria.
- Realizar actividades de acondicionamiento higiénico del paciente/ usuario y su entorno así como del material e instrumental sanitario.
- Aplicar cuidados auxiliares sanitarios especializados.
- Prestar apoyo emocional al paciente/usuario e intervenir en programas y actividades de educación para la Salud.
El auxiliar de enfermería desarrolla su actividad profesional en el sector sanitario, siendo integrante de un equipo interdisciplinar, en organismos e instituciones del ámbito público y en empresas privadas, en todos lo niveles del Sistema Nacional, tanto los Atención Primaria como los de Atención Especializada, residencias geriátricas, centros de día y centros sociosanitarios, edificios públicos, viviendas tuteladas o centros privados con servicios a personas mayores, centros de salud mental públicos o privados o, en su caso, como integrante de un equipo de salud en la asistencia sanitaria derivada de la práctica del ejercicio liberal. Su actividad profesional –como ya se ha mencionado- está sometida a regulación por la Administración Sanitaria competente.
6.1. El proceso de atención de enfermería (PAE)
El PAE consiste en la aplicación del método de forma científica y racional en la atención al paciente, para que el cuidado integral del mismo no pueda improvisarse, de forma que se ofrezca un servicio de calidad. Los objetivos que se buscan son los de servir de instrumento de trabajo para el personal de enfermería, para imprimir a la profesión un carácter científico al aplicar el método que propone, suponiendo así que se favorece a los cuidados que se realicen en enfermería de forma dinámica, deliberada, consciente, ordenada y sistematizada.
Al ser un método científico se trazan unos objetivos y actividades evaluables que mantienen una investigación constante sobre los cuidados y, por último, será útil para desarrollar una base de conocimientos propia, de forma que sirve para la autonomía de la enfermería. Por otro lado, las características del PAE son las de tener validez universal, además de usar una terminología comprensible para todos los profesionales involucrados en servicios de enfermería, con el fin de buscar soluciones a los posibles problemas que vayan surgiendo. Este método científico en el que se basa el PAE, consta de cinco etapas cíclicas que sólo se acaba cuando la relación paciente-enfermería finaliza.
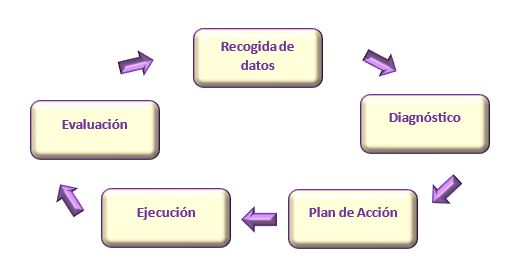
- Recogida de datos o valoración para identificar las necesidades, problemas y respuestas. Estos datos pueden ser proporcionados o bien por el propio paciente o por su familia –generalmente los datos más valiosos provienen de ellos-. Los datos se pueden recoger por observación directa o preparando un cuestionario. Según el modelo de cuidados de Virginia Henderson, que enuncia sobre todo empatizar con el paciente, la recogida de datos se basaría en función de las que denomina ‘Las 14 necesidades fundamentales’, entendiendo por necesidad el requisito que condiciona la supervivencia de una persona. Para analizar y valorar todos los datos obtenidos, se recogen en un esquema que, además, debe contener datos como:
– Edad.
– Sexo.
– Estado Civil.
– Diagnóstico.
– Ocupación.
– Nacionalidad.
– Lugar donde se encuentra.
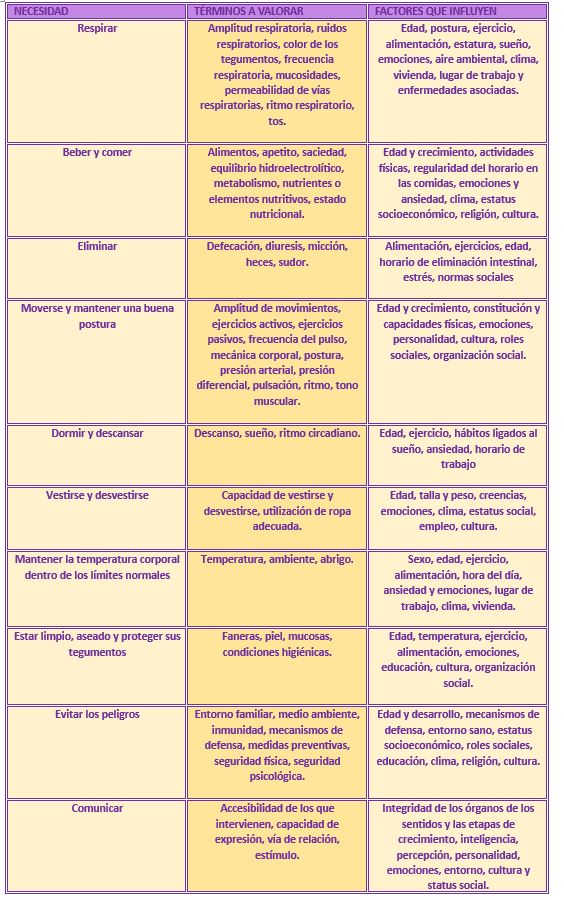
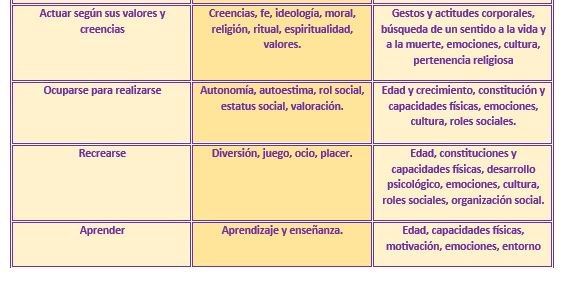
- Interpretación de los datos o diagnóstico, sacar las conclusiones de las necesidades y problemas del paciente, finaliza con el diagnóstico por parte de la enfermería. Siguiendo con el modelo de Henderson, un diagnóstico de enfermería consistiría en definir cómo conseguir la mínima dependencia por parte del paciente, y dentro de él se comprende varias acciones como:
– Análisis de datos tras ser clasificados en casos de independencia y dependencia, y fuentes de dificultad, es decir, los datos se comparan entre ellos.
– A partir de los casos de dependencia que se den, proponer diagnóstico de enfermería.
– Valorar como incide el problema en la satisfacción de las 14 necesidades fundamentales.
- Plan de acción o planificación, serán la secuencia de estrategias para prevenir, minimizar o corregir los problemas que se presenten, y del mismo modo promocionar la Salud.
- Ejecución o intervención, puesta en práctica del plan de acción programado. A pesar de una buena recogida, interpretación o planificación, si no se lleva a cabo una ejecución correcta, no sirven de nada los anteriores pasos.
- Evaluación, observar las respuestas de una persona y establecer si los objetivos se han cumplido, con el fin de trazar conclusiones y modificar si se procede con un nuevo plan de cuidados.
De todo este proceso quedará constancia escrita (generalmente en soporte digital) y formará parte de la historia clínica del paciente, por lo que supone una ventaja llevar a cabo este proceso.